腹腔鏡膽囊切除術治療結石性膽囊炎的臨床分析
張燕 朱紅梅
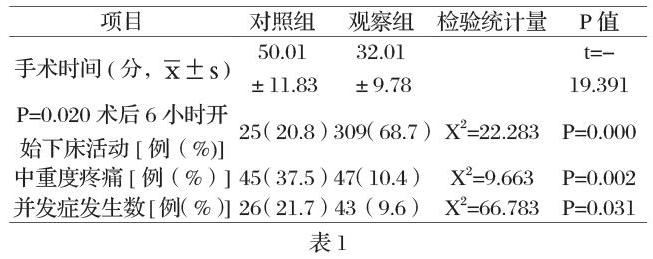
摘要:目的:分析腹腔鏡膽囊切除手術(LC)治療結石性膽囊炎的臨床療效。方法:回顧性分析傳統開放手術治療結石性膽囊炎120例(傳統組),及LC術治療結石性膽囊炎450例(微創組)的臨床資料,對兩組患者的手術時間、術后自主活動時間、中重度疼痛發生數及并發癥的數量進行比較。結果: 微創組在手術時間、術后自主活動時間、中重度疼痛及并發癥的發生數均較傳統組明顯減少,差異有統計學意義( P <0. 05) ,效果明顯優于傳統手術組。結論: LC術治療結石性膽囊炎具有手術時間短、術后自主活動時間早、疼痛較輕、并發癥較少等優點,具有廣泛臨床推廣價值。
關鍵詞:結石性膽囊炎、LC、治療效果
[Abstract] Objective: to analyze the clinical efficacy of laparoscopic cholecystectomy (LC) in the treatment of calculous cholecystitis. Methods: the clinical data of 120 cases of calculous cholecystitis treated by traditional open surgery (traditional group) and 450 cases of calculous cholecystitis treated by LC (minimally invasive group) were analyzed retrospectively. The operation time, postoperative independent activity time, the number of moderate and severe pain and the number of complications were compared between the two groups. Results: the operation time, postoperative independent activity time, moderate and severe pain and the number of complications in the minimally invasive group were significantly lower than those in the traditional group (P < 0.05). Conclusion: LC in the treatment of calculous cholecystitis has the advantages of short operation time, early postoperative independent activity time, less pain and less complications. It has a wide clinical value.
[Key words] calculous cholecystitis, LC, therapeutic effect
【中圖分類號】R4 ?【文獻標識碼】A ?【文章編號】1673-9026(2021)09-085-01
眾所周知,結石性膽囊炎在我國是一種常見疾病,尤其好發于中老年女性及肥胖患者[1],以往采用傳統開腹膽囊切除術,手術時間長,而且切口較大、對周圍組織損傷可能較重,術后并發癥相對較多;相較于此微創手術具有術后恢復快、疼痛輕、住院時間短等優點,越來越多病人愿意接受微創手術,在足夠完善的圍手術期管理模式下,年齡小于90歲的高齡患者,包括穩定的ASA Ⅲ級患者,均可以考慮微創手術[2-3],因此合理手術方式的選擇非常重要。回顧德陽市人民醫院日間手術中心自2020年1月到12月采用LC術治療結石性膽囊炎450例,與2015年以來采用傳統開腹膽囊切除術治療的120例臨床效果進行比較,尋找理論依據,現報道如下:
1 資料與方法
1.1 一般資料
分析2020年1月到12月期間我院日間手術中心行LC術的微創組患者450例,其中男性83例,女性367例,年齡在 35-82歲之間,平均58.7歲;自2015年以來接受開腹膽囊切除手術的傳統組120例,其中男性21例,女性99例,年齡在 38-79歲之間,平均61.3歲;
1.2 方法
1.2.1 觀察組
將接受LC術的定義為觀察組,行氣管插管聯合靜脈麻醉,按三孔法進行手術,首先建立二氧化碳人工氣腹并設定氣腹壓為 12~14 mmHg;然后置入腹腔鏡對病灶周圍的腹腔內臟器進行探查,在腹腔鏡直視下仔細解剖 Calot 三角,再應用鈦夾依次夾閉膽囊動脈及膽囊管,將膽囊完整剝離干凈后與膽囊管和膽囊動脈離斷,于劍突下孔取出膽囊,經檢查無出血、無膽漏后,術畢。
1.2.2 對照組
將接受開腹膽囊切除傳統手術的定義為對照組,行氣管插管聯合靜脈麻醉,在右上腹部經腹直肌取斜行切口,長度約 5~7 cm;進入腹腔后,仔細分離周圍組織及粘連、充分暴露膽囊及 Calot 三角結構,游離膽囊動脈和膽囊管并結扎后,將膽囊剝離膽囊床并切除膽囊,檢查無出血無膽漏后依次縫合,術畢。
1.3 評價標準
手術時間以分鐘進行計量;術后自主活動時間以術后6小時開始下床活動的人數來統計;疼痛 NRS 評分,總分0~10分,無痛計0分;難以忍受計10分,大于等于4分視為中重度疼痛統計;術后并發癥統計包括術后發生膽漏、切口感染、出血、腹腔感染的總人數。
1.4 統計學方法
采用SPSS 22.0統計軟件進行統計學分析,計量資料以均數±標準差表示,組間比較采用 t 檢驗;計數資料采用例數和/或百分比表示 組間比較采用 X 2 檢驗。檢驗水準 α=0.05。
2 結果
兩組間觀察指標比較,觀察組在手術時間、術后自主下床活動時間、術后中重度疼痛發生、及并發癥數量上均優于對照組,組間比較P< 0.05 ,差異有統計學意義,見下表1
3 討論
LC為微創手術,具有創傷輕、術中可在腹腔鏡直視下處理病灶、術中出血量少、術后恢復快等優勢;而傳統開腹膽囊切除術對病灶觀察受限,如果病灶部位粘連嚴重而術中又無法徹底暴露 Colat 三角區域,則容易造成膽囊病灶不能徹底清除的情況發生而遺留后患,此種情況則必須根據病情需要再擴大切口,以利于充分暴露及處理病灶才能解決問題。本文通過數據統計分析及對比結果顯示,LC術觀察組與開腹膽囊切除術對照組比較,觀察組在手術時間、術后自主下床活動時間、術后中重度疼痛發生、及并發癥數量上均優于對照組,組間比較P< 0.05 ,差異有統計學意義。因此適宜的病人直接選擇LC術可以少走彎路,使患者能夠獲得更加滿意的醫療服務和有效的治療結果,有臨床推廣意義。
參考文獻:
[1]李博偉,李亞斌,齊亞剛,牛鋼,早期腹腔鏡膽囊切除術治療輕型急性膽源性胰腺炎療效觀察.徐州醫科大學學報,2020,3.
[2]馬洪升,蔣麗莎,劉洋, 等.快速康復外科理念在日間手術中的實踐[J].中國普外基礎與臨床雜志,2015,22(11):1384-1385.
[3]劉思. 臨床路徑在腹腔鏡膽囊切除術住院患者中的應用與評價.西部醫學, 2013, 25(1): 116-117.
作者簡介:張燕,女,漢,四川中江,本科,醫師,普外方向

