鞘內注射舒芬太尼對膝關節鏡手術缺血再灌注損傷的影響*
易凡儼,陳堂斌,黃國勇,唐學鋒△
(1.桂東人民醫院麻醉科,廣西 梧州 543001;2.廣西壯族自治區人民醫院麻醉科,廣西 南寧 530021)
缺血再灌注損傷(IRI)是臨床上廣泛存在的病理生理過程,鞘內注射嗎啡等阿片類藥物預處理可以減輕IRI。舒芬太尼作為阿片類藥物成員之一,目前廣泛應用于臨床麻醉。研究表明,舒芬太尼單獨或與局部麻醉(局麻)藥聯合進行鞘內注射可以獲得良好的鎮痛效果[1-2]。目前,關于鞘內注射舒芬太尼對IRI影響的研究較少見。本研究探討了鞘內注射舒芬太尼對膝關節鏡手術患者缺血再灌注后氧化應激指標和炎性指標的影響,并進一步探討其對IRI組織的作用。
1 資料與方法
1.1一般資料 選擇2019年1月至2020年12月在廣西壯族自治區桂東人民醫院行單側膝關節鏡外科手術患者60例,其中男37例,女23例;年齡18~62歲,平均(48.0±7.6)歲;體重46~79 kg,平均(58.0±9.2)kg。采用隨機方式將患者分為對照組和觀察組,每組30例。納入標準:美國麻醉師協會分級為Ⅰ~Ⅱ級;無椎管內麻醉禁忌證;無嚴重創傷和感染;無高血壓及嚴重心肺疾病、嚴重神經系統疾病史、嚴重肝腎功能不全、藥物濫用或酗酒史。排除標準:使用氣壓止血帶持續時間超過120 min或術中間斷使用氣壓止血帶;術中需更改麻醉方式為全身麻醉。本研究方案已經獲得廣西壯族自治區桂東人民醫院醫學倫理委員會批準,全部患者及其家屬均已了解研究方案并簽署知情同意書。2組一般資料比較,差異無統計學意義(P>0.05)。見表1。

表1 2組一般資料比較
1.2方法
1.2.1治療方法 入手術室后常規開放外周靜脈并輸注乳酸鈉林格氏液10 mL/(kg·h),監測心電圖、心率(HR)、脈搏氧飽和度、收縮壓(SDP)及舒張壓(DBP)。所有入選患者均行腰硬聯合麻醉,選擇L3/4間隙進行蛛網膜下腔穿刺。蛛網膜下腔穿刺成功后,對照組注射羅哌卡因(瑞典AstraZeneca公司)15 mg,觀察組注射舒芬太尼(宜昌人福藥業有限責任公司,10 μg)和羅哌卡因(15 mg)的混合液,2組鞘內注射藥液容量均為2.5 mL,注射時間均為15 s。鞘內注射后行硬脊膜外間隙留置硬膜外導管備用,術前控制麻醉感覺平面在T8以下。麻醉后及術前將患肢抬高約45°,然后自肢體末端開始用繃帶向近心端進行驅血,直至在手術側大腿根部綁上氣壓止血帶。止血帶充氣管連接ATS-1型自動氣壓止血帶儀器(常州市延陵電子設備有限公司),充氣壓力設為60 kPa,阻斷血流時間設定為120 min。術前使用ATS-1型自動氣壓止血帶儀器進行充氣,達設定壓力后停止充氣并維持壓力在60 kPa水平,術中使用膝關節鏡行外科手術操作,術畢行患側膝關節加壓包扎后通過ATS-1型自動氣壓止血帶儀器進行止血帶放氣。
1.2.2觀察指標 2組均于止血帶充氣前(T0)、止血帶放氣前(T1)、止血帶放氣后30 min(T2)、止血帶放氣后24 h(T3)記錄HR、SDP、DBP水平,并于各時間點抽取肘正中靜脈血5 mL,離心分離血清后采用黃嘌呤氧化酶法檢測超氧化物歧化酶(SOD)活性,采用硫代巴比妥酸法檢測丙二醛(MDA)水平,同時采用酶聯免疫吸附法檢測腫瘤壞死因子-α(TNF-α)和白細胞介素6(IL-6)水平,試劑盒均購自南京建成生物工程研究所。同時記錄患者手術時間、止血帶充氣時間和術中出血量。
2 結 果
2組手術時間、止血帶充氣時間和術中出血量比較,差異無統計學意義(P>0.05)。2組T2、T3時SDP、DBP、HR、SOD、MDA、TNF-α(觀察組除外)及IL-6水平均優于T0時,差異有統計學意義(P<0.05)。觀察組T2、T3時HR(T3時除外)、SOD、TNF-α及IL-6水平均優于對照組,差異有統計學意義(P<0.05)。見表2、3。
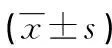
表2 2組手術時間、止血帶充氣時間及術中出血量比較
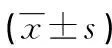
表3 2組各時點SBP、DBP、HR等指標比較
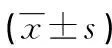
續表3 2組各時點SBP、DBP、HR等指標比較
3 討 論
IRI是指器官或組織在缺血一段時間、重新恢復血流后,其損傷較缺血時進一步加重、器官功能進一步惡化的綜合征。臨床上,創傷、感染、失血和手術等因素都可造成組織缺血、缺氧和再灌注,從而引起IRI。本研究于術前剔除了嚴重創傷和感染因素,2組性別、年齡、體重、手術時間、止血帶充氣時間和術中出血量比較無顯著差異,因此可作為IRI相關研究的較理想對象。
既往研究表明,在IRI的病理過程中,缺血缺氧損傷是組織器官損傷的基礎,是再灌注損傷的前提。缺血缺氧可引起細胞內三磷酸腺苷水平下降、糖酵增加、脂肪氧化障礙和酸中毒,造成細胞水腫、損傷或壞死,而缺血的細胞可產生大量促炎介質,如TNF-α、補體C5a、IL-6、IL-8等[3-5]。同時,缺血缺氧時體內氧自由基生成系統活性增強,而其清除系統功能降低或喪失,一旦恢復組織血供和氧供,氧自由基便大量產生和急劇堆積,引起氧化應激反應和脂質過氧化,導致細胞急性或慢性損傷,此過程中可生成多種脂質過氧化物如MDA等。在IRI中,氧自由基的形成是關鍵的一步,其介導的損傷在再灌注早期即可發生。SOD是一個非常特殊的超氧化物抑制劑,可阻止大多數IRI,其活性的減弱往往是氧自由基蓄積而導致組織損傷的一個重要原因[6-8]。TNF-α和IL-6均是受損細胞產生的炎性因子,其水平越高,表示機體炎性反應越嚴重;MDA是氧化應激反應過程中脂質過氧化的產物,其水平越高,表示機體氧化應激反應越嚴重;SOD是機體內源性抗氧化劑,其水平越高,表示SOD消耗越少,機體氧化應激反應越輕。應用充氣止血帶阻斷下肢血流,可使術野無血,在便于手術操作的同時會造成下肢組織的缺血缺氧損傷。在止血帶放氣之前,由于血流的中斷使這些炎性介質和細胞因子未能進入血液循環,因此未導致非缺血的遠端組織或器官受到影響。本研究結果顯示,患者止血帶放氣前SOD、MDA、TNF-α和IL-6水平與充氣前比較無明顯變化,而血壓和HR也很平穩;止血帶放氣后,隨著下肢血流的恢復,IRI隨之發生;在止血帶放氣后30 min及止血帶放氣后24 h時,2組患者MDA、TNF-α和IL-6水平均高于止血帶充氣前。提示機體發生了炎性反應和氧化應激反應,SOD水平下降則反映了其對氧自由基的抑制,進一步證實了IRI和氧化應激反應的發生。炎性因子和氧化應激反應因子的交互作用,不僅可造成IRI,也可引起全身炎性反應,甚至導致多器官衰竭。本研究中,止血帶放氣后30 min血壓下降和HR增快就是IRI對全身影響的表現之一。
IRI的嚴重程度與組織缺血時間有關,也與采用的抑制IRI的措施有關。這些措施包括缺血缺氧預處理、藥物預處理、藥物后處理等,其中缺血或缺氧預處理是目前已知的效果較明顯的預處理方式,但因倫理學原因,其臨床應用價值并不大。而藥物預處理和后處理由于易于實現,近年來受到較多關注,逐漸成為研究的熱點,其中以嗎啡等阿片樣物質治療IRI的相關研究較為常見。阿片樣物質不僅具有強大的中樞鎮痛作用,而且可減輕許多組織器官的IRI。舒芬太尼是阿片類藥物中的一員,其鎮痛作用強、起效快,可有效降低疼痛引起的應激反應,具有良好的血流動力學穩定性,且呼吸抑制、瘙癢等不良反應發生率較低,目前廣泛應用于臨床麻醉、鎮痛分娩和慢性癌痛治療。動物實驗和臨床研究表明,靜脈注射舒芬太尼的預處理方式能減輕IRI,對組織器官具有保護作用[9-12]。臨床上,舒芬太尼單獨或聯合局麻藥鞘內注射通常用于椎管內麻醉下的鎮痛分娩、下腹部手術和下肢手術。研究表明,小劑量的舒芬太尼聯合局麻藥鞘內注射與局麻藥單獨鞘內注射相比,其鎮痛效果更強、起效更快、維持時間更長[1-2,13]。但采用鞘內注射舒芬太尼治療IRI的研究較少見。本研究結果顯示,觀察組T2、T3時SOD、TNF-α及IL-6水平均優于對照組。提示鞘內注射舒芬太尼10 μg可以減輕IRI,對缺血再灌注組織具有保護作用。有研究顯示,靜脈注射和鞘內注射舒芬太尼均對大鼠心肌的IRI具有保護作用[14-15]。靜脈注射舒芬太尼可減輕大鼠心肌IRI,增加磷酸化蛋白激酶B表達,其可能與磷酸肌醇3激酶/蛋白激酶B信號通路的激活有關[14],而鞘內注射舒芬太尼減輕IRI及產生器官組織保護作用的機制是否與靜脈注射有所不同,尚待進一步研究闡明。
綜上所述,鞘內注射舒芬太尼可減輕下肢膝關節鏡手術使用止血帶引起的IRI,對缺血再灌注組織具有保護作用。

