妊娠合并甲狀腺功能減退對孕婦妊娠結局及甲狀腺指標的影響
趙莉
【摘 要】目的:分析妊娠合并甲狀腺功能減退對于孕婦妊娠結局與甲狀腺指標所造成的影響。方法:在2020年1月至2021年1月期間醫(yī)院收治的妊娠合并甲狀腺功能減退患者中選取100例作為研究組,選取同期進行妊娠的100例健康孕婦作為對照組,對兩組孕婦的相關指標進行對比。結果:研究組妊娠結局較對照組差,其不良事件率相對更多(P<0.05);研究組甲狀腺激素指標顯著高于對照組(P<0.05);研究組產后生活質量評分低于對照組(P<0.05)。結論:在妊娠期間,對于孕婦而言,妊娠合并甲狀腺功能減退往往可導致其甲狀腺指標出現異常升高的趨勢,且其不利于孕婦與新生兒妊娠結局的充分保障,對于母嬰健康極為不利,基于此,為了進一步實現對于母嬰健康的合理保障,醫(yī)療工作者應積極做好對于相關疾病的探索與研究,從而進一步推動患者治療方案的多元化發(fā)展。
【關鍵詞】產科;甲狀腺功能減退癥;妊娠結局;甲狀腺指標;生活質量
作為臨床過程中的常見疾病之一,甲狀腺功能減退(以下簡稱“甲減”)往往可對患者身體健康造成不同程度的影響。對于妊娠期女性而言,一旦出現合并甲減的問題,則往往不利于其生活質量的合理保障[1]。與此同時,大量臨床數據顯示,該病往往可對女性妊娠結局造成影響,從而不利于母嬰健康的充分維系。相關研究表明,甲減的致病因素相對較為復雜,現階段,常見的甲減患者主要以原發(fā)性為主[2]。部分研究資料顯示,在妊娠時期由于受到多種因素的影響,孕婦體內腎小球的排泄率可出現大幅升高,從而導致大量碘元素隨著尿液排出。與此同時,在胎兒生長的過程中,其對于碘元素的需求量不斷加大,從而導致孕婦體內的碘元素含量降低,進而不利于孕婦健康的合理保障[3]。從疾病類型的角度分析,醫(yī)療人員根據患者發(fā)病因素,將其分為原發(fā)性、繼發(fā)性以及周圍性等三種類型。對于孕期女性而言,該問題的存在往往不利于其身體健康的合理保障,從而對妊娠結局造成了一定影響,對母嬰健康的維系極為不利。然而,現階段,臨床領域對于該病的研究仍不全面,基于此,合理做好研究工作的開展有利于實現我國婦科醫(yī)療工作綜合水平的進一步優(yōu)化,對于妊娠性健康的維系至關重要[4]。本次研究針對妊娠合并甲減對于孕婦妊娠結局與甲狀腺指標所造成的影響進行了分析,現將相關內容整理報道如下。
1 資料與方法
1.1 一般資料
在2020年1月至2021年1月期間醫(yī)院收治的妊娠合并甲狀腺功能減退患者中選取100例作為研究組,選取同期進行妊娠的100例健康孕婦作為對照組。研究組,年齡23歲~34歲,平均年齡(28.15±1.10)歲;對照組,年齡24歲~34歲,平均年齡(28.09±0.98)歲。所有孕婦及其家屬均對本次研究內容表示知情同意。在基本資料上,兩組資料經比較得出P>0.05的結論,表示差異無統(tǒng)計價值。
1.2 方法
在研究過程中,研究人員對所有孕婦的臨床指標均進行密切監(jiān)測。在此期間,采用酶免疫熒光分析法在孕婦孕產前后的甲狀腺激素水平進行監(jiān)測。與此同時,研究人員應對孕婦的妊娠結局與新生兒的健康情況進行詳實記錄,以便進一步實現對于甲減影響問題的有效分析。與此同時,為了進一步實現對于孕婦健康的合理保障,研究人員應積極依據孕產服務原則對孕婦進行合理指導,以便有效實現對于孕婦心理狀態(tài)與飲食習慣的調整。此外,應積極做好對于孕產知識的合理說明。
1.3 觀察標準
本次研究將孕婦妊娠結局、甲狀腺激素指標以及產后生活質量作為觀察指標。其中,妊娠結局可從孕婦和新生兒兩個角度入手進行分析,重點關注孕婦的不良事件情況,包括胎停育、習慣流產、產后出血、胎膜早破以及貧血;新生兒不良事件主要包括窒息、死胎以及胎兒生長受限;甲狀腺激素指標依據孕婦檢查結果進行記錄與對比;產后生活質量采用生活質量量表進行調查,得分越高表示其生活質量越好。
1.4 統(tǒng)計學方法
采用SPSS 20.0統(tǒng)計學軟件進行數據分析。計數資料采用(%)表示,進行χ2檢驗,計量資料采用(χ±s)表示,進行t檢驗,P<0.05為差異具有統(tǒng)計學意義。
2 結果
2.1 孕婦及新生兒妊娠結局對比
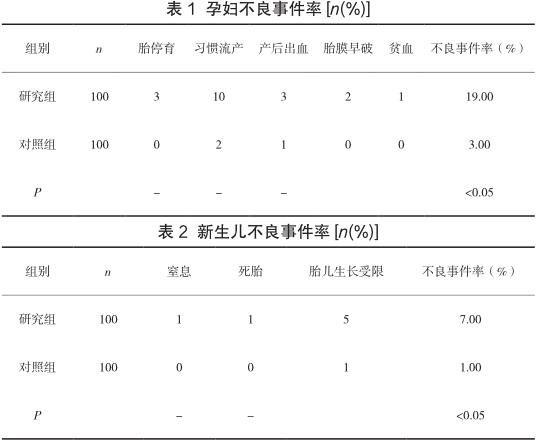
研究組妊娠結局較對照組差,其不良事件率相對更多,組間數據經比較有統(tǒng)計學意義(P<0.05),見表1,表2。
2.2 孕婦甲狀腺激素指標對比
研究組甲狀腺激素指標顯著高于對照組,組間數據經比較有統(tǒng)計學意義(P<0.05),見表3。

2.3 孕婦產后生活質量對比
研究組產后生活質量評分低于對照組,組間數據經比較有統(tǒng)計學意義(P<0.05),見表4。

3 討論
相關調查數據顯示,近年來,隨著生活質量的不斷提升,人民群眾對于孕產問題的關注程度得到了全面了提升,從而進一步促進了我國產科醫(yī)療研究工作的發(fā)展[5]。總的來看,對于孕期女性胃炎作為常見問題之一,妊娠合并甲減往往可對女性急性上顎的妊娠結局造成不利影響。從孕婦的角度來看,在妊娠期期間,由于其身體情況相對較為特殊,因此,一旦合并甲減問題,則孕婦健康往往和受到較大威脅[6]。醫(yī)療人員指出,作為人體重要的內分泌器官之一,甲狀腺主要位于頸部甲狀軟骨下方,其形狀與蝴蝶較為相似。實踐表明,該器官所分泌的甲狀腺激素主要包括甲狀腺素T4和3碘甲狀腺原氨酸T3,其有利于實現對于生長發(fā)育的合理促進,與此同時,大量數據表明其有利于幫助人體實現代謝功能的合理調整,對于神經系統(tǒng)興奮性具有重要的影響[7]。從致病因素的角度分析,甲狀腺受損、自身免疫性疾病、藥物因素影響、垂體疾病、甲狀腺內廣泛性病變以及碘元素匱乏均有可能誘發(fā)該病[8]。在臨床過程中,該病可對患者健康造成嚴重影響,總的來看其臨床癥狀具有多樣化的特征,其中主要癥狀為交感神經興奮性的下降率代謝概率的降低,此外,部分輕度癥狀患者可無特異性癥狀,從而不利于患者及時對自身健康情況實現合理關注并有效進行科學治療。在臨床過程中,隨著疾病的不斷加重,患者可出現多元性的表現,其中,具體癥狀包括面色蒼白、全身皮膚干燥、記憶力下降、嗜睡、反應遲鈍、頭暈頭痛、耳聾耳鳴以及眼球震顫等,繼而對其生活造成了不良影響[9]。與此同時,大量臨床數據表明,該病還可對產婦消化系統(tǒng)、心血管系統(tǒng)、神經系統(tǒng)、運動系統(tǒng)以及內分泌系統(tǒng)等造成嚴重影響。與此同時,通過對臨床數據進行分析后可以發(fā)現,對于妊娠合并甲減的孕婦而言,由于受到該病的影響,其自身與新生兒的健康往往可受到不同程度的威脅。在這一問題上,為了有效實現對于相關影響的系統(tǒng)分析,研究人員建議,應當從孕婦與新生兒兩個角度對該病的影響進行充分論證。其中對于孕婦而言,妊娠合并甲減往往可導致其流產、貧血、早產、胎膜早破以及妊高癥等問題的發(fā)生率出現增加,從而不利于孕婦妊娠工作安全的合理保障。此外,相關臨床數據顯示,在妊娠期間由于受到妊娠問題的影響,孕婦腎小球濾過率可出現提升,與此同時,因為孕婦自身對于甲狀腺激素的需求相對較大,因此往往容易造成其甲狀腺功能退化情況的大幅加劇,進而不利于孕婦及新生兒健康的充分聯系。另一方面,從新生兒的角度分析,妊娠合并甲減問題往往不利于新生兒智力水平的發(fā)育,與此同時,在妊娠結局問題上,大量研究數據顯示,伴有妊娠合并甲減問題的孕婦所產下的新生兒出現窒息的概率可大幅升高,若不能及時進行合理干預,則有可能誘發(fā)死胎問題,從而不利于新生兒成長發(fā)育的合理維系[10]。相關研究表明,近年來,隨著研究工作的不斷深化,該問題逐漸受到了產科醫(yī)療工作人員的高度關注,基于此,為了對妊娠合并甲減對性妊娠結局造成的影響情況進行系統(tǒng)分析,大批產科醫(yī)療工作人員對臨床數據進行了合理的分析與探索,旨在通過臨床數據的表現,對患者健康情況進行進一步探尋,從而制定針對性的應對方案。現階段,在臨床過程中,我國尚未正式將甲減篩查工作作為妊娠期孕婦檢查工作的必要內容,然而,大量臨床數據顯示,該篩查工作對于母嬰健康的合理保障具有重要的意義。基于此,醫(yī)療人員建議,為了有效實實現妊娠期女性健康的進一步維系,同時合理確保新生兒妊娠結局的優(yōu)化,在孕產期間,建議孕婦積極配合醫(yī)生進行甲減功能的篩查。與此同時,在懷孕期間,為了有效實現孕婦健康的充分維系,醫(yī)療工作人員應積極做好對于甲減問題的合理說明并引導孕婦實現醫(yī)療知識掌握水平的合理提升,繼而強化孕婦的自我護理能力,確保其積極調整飲食與生活習慣,從而實現對于碘元素的科學補充,為自身健康的保障提供助力。此外,大量臨床數據表明,通過積極做好對于相關工作的審理落實,醫(yī)療人員可以更好地實現對于孕婦健康情況的充分分析,以便為后續(xù)研究工作順利開展提供行之有效的指導,對于我國產科醫(yī)療服務綜合水平的全面提升具有良好的指導意義,有利于確保新生兒健康的充分維系。
本次研究數據顯示,妊娠合并甲減可導致女性妊娠期間并發(fā)癥率的提升,預測同時,其可導致新生兒的危險性大幅升高,若不能及時進行合理干預,則往往不利于女性健康的充分保障。
綜上,作為困擾妊娠期女性的重要問題之一,妊娠合并甲減可對女性妊娠結局造成極為不利的影響,從而對女性身心造成了極大負擔。基于此,在日常工作中,相關工作者人員應積極做好對于相關問題的密切關注,從而進一步推動該病干預模式的多元化發(fā)展,從而進一步實現女性與新生兒群體健康的進一步保障。
參考文獻
[1] 宋楊.右歸丸治療妊娠合并亞臨床甲狀腺功能減退癥的效果及對母嬰結局的影響[J].中國醫(yī)學創(chuàng)新,2021,18(7):73-76.
[2] 楊立英.小劑量左甲狀腺素輔助治療早期妊娠合并亞臨床甲狀腺功能減退癥患者的效果及對其甲狀腺功能和妊娠結局的影響[J].健康大視野,2021(8):88.
[3] 鐘華丹,顏彬,魏青文.左甲狀腺素鈉片治療妊娠期合并甲狀腺功能減退癥的療效觀察[J].中國醫(yī)藥科學,2021,11(10):97-99,121.
[4] 白月婷.妊娠合并甲狀腺功能減退癥患者的臨床診治方法及應用效果觀察[J].母嬰世界,2021(4):27.
[5] 譚小英,付吉群.妊娠合并甲狀腺功能減退患者行左旋甲狀腺素治療的療效[J].中國繼續(xù)醫(yī)學教育,2021,13(5):154-156.
[6] 冀欣.觀察左旋甲狀腺素應用于治療妊娠合并甲狀腺功能減退對患者甲狀腺功能、妊娠的影響情況[J].健康大視野,2021(3):213.
[7] 沙麗莉.亞臨床甲狀腺功能減退癥合并妊娠期糖尿病對患者生化指標及妊娠結局的影響[J].母嬰世界,2020(24):10.
[8] 麥麗蘭,陳靜,湯禮賓,等.亞臨床甲狀腺功能減退癥合并妊娠期糖尿病對患者生化指標及妊娠結局影響分析[J].中國醫(yī)藥科學,2020,10(2):70-73.
[9] 史曉騰,曾富元,羅若佳.左旋甲狀腺素鈉治療妊娠合并甲狀腺功能減退癥的療效及妊娠結局分析[J].北方藥學,2020,17(4):79-80.
[10] 梁嬌,艾文,關飛霞.妊娠合并甲狀腺功能減退患者治療的時機對其妊娠結局及新生兒的影響[J].當代醫(yī)藥論叢,2020,18(13):30-31.

