糖尿病足發病的危險因素及護理對策
楊萬英 劉品梅
[摘要] 目的 探討糖尿病足發病的危險因素及護理對策。 方法 回顧性分析2010年6月~2014年6月在我院治療的100例2型糖尿病患者的臨床資料,將患者分為未發生糖尿病足組(A組,n=80)和發生糖尿病足組(B組,n=20)。并同時采取心理護理、飲食護理、嚴格控制患者血糖、用藥指導及護理、健康宣教、足部護理等綜合性護理干預。 結果 性別、年齡、長期吸煙史、病程、外傷感染史、伴有周圍神經病變、空腹血糖、餐后2 h血糖、HbA1c是B組發生糖尿病足的主要影響因素,A組與B組上述指標分別比較,差異均具有統計學意義(P<0.05),經Logistic回歸分析,男性、年齡>60歲、病程>10年、伴有周圍神經病變、吸煙、HbA1c水平是糖尿病足發病的獨立危險因素(P<0.05)。 結論 糖尿病足發病的危險因素較多,糖尿病患者要通過積極控制血糖、血壓和調整血脂、戒煙等方式預防糖尿病足的發生。對已發生糖尿病足的患者,積極通過有效的護理干預,從而控制減少糖尿病足截肢的發生。
[關鍵詞] 糖尿病足;危險因素;護理對策
[中圖分類號] R473.5 [文獻標識碼] B [文章編號] 1673-9701(2015)02-0135-03
糖尿病足(diabetic foot,DF)是由于糖尿病患者并發神經病變及不同程度的末梢血管病變而導致的下肢感染、潰瘍形成和(或)深部組織的破壞,是糖尿病患者致殘、致死的重要原因之一[1]。了解患者糖尿病足發病的危險因素,從而采取積極的預防和護理措施,有利于控制或預防糖尿病足的發生,從而提高患者的生活質量,降低社會和家庭醫療負擔。本文現將糖尿病足發病的危險因素及護理對策報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2010年6月~2014年6月在我院治療的100例2型糖尿病患者的臨床資料,符合1999年WHO提出的糖尿病診斷標準,均為2型糖尿病患者,根據是否發生糖尿病足將患者分為未發生糖尿病足組(A組,n=80)和發生糖尿病足組(B組,n=20)。A組男42例,女38例,年齡30~82歲,平均(56.2±4.2)歲;糖尿病病程4~31年。B組男12例,女8例,年齡32~80歲,平均(58.8±3.9)歲。根據Wagner分級[2]:1級92例,2級4例,3級4例,4級0例。糖尿病病程3~32年。糖尿病足的病程3 d~7年。
1.2 研究方法
由專人收集患者的臨床資料,包括年齡(≤60歲,>60歲)、性別、長期吸煙史(有,無)、外傷感染(史)(有,無)、伴有周圍神經病變(有,無)、糖尿病病程(≤10年,>10年)及空腹血糖、餐后2 h血糖(2h PG)、糖化血紅蛋白(HbA1c)。糖化血紅蛋白HbA1C的檢測使用德國拜爾公司生產的DCA2000+糖化血紅蛋白測定儀及配套試劑進行檢測。
1.3統計學方法
采用SPSS 13.0統計學軟件對數據進行分析,其中計量資料采用t檢驗,計數資料采用χ2檢驗,P<0.05為差異有統計學意義。先進行單因素分析,將其中有統計學意義的變量作為自變量,采用Logistic回歸分析進行多因素分析。
2 結果
2.1 糖尿病足發生的單因素分析
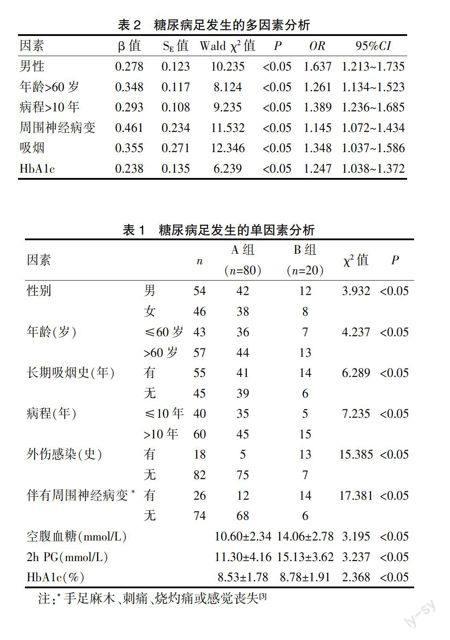
經統計分析顯示,性別、年齡、長期吸煙史、病程、外傷感染史、伴有周圍神經病變、空腹血糖、餐后2 h血糖、HbA1c是B組發生糖尿病足的主要影響因素,A組與B組上述指標分別比較,差異均有統計學意義(P<0.05),見表1。
表1 糖尿病足發生的單因素分析
注:*手足麻木、刺痛、燒灼痛或感覺喪失[3]
2.2 糖尿病足發生的多因素分析
經Logistic回歸分析,男性、年齡>60歲、病程>10年、伴有周圍神經病變、吸煙、HbA1c水平是糖尿病足發病的獨立危險因素(P<0.05)。見表2。
3討論
3.1 護理對策
3.1.1心理護理 糖尿病足患者面對截肢、致殘率高的危險和經濟壓力,伴有不同程度的恐懼、緊張等負性心理,從而影響血糖、睡眠和食欲。因此,護理人員應多與患者進行溝通,及時掌握患者的心理狀態。多安慰鼓勵患者,穩定心態。積極動員家屬幫助和支持以消除患者的緊張感,其感受到來自社會、家庭的溫暖和關心,從而增加患者的信賴感。關心患者的病情變化,使患者樹立戰勝疾病的信心,從而在最好的心理狀態下進行治療及生活。
3.1.2嚴格控制患者血糖 護理人員要根據患者情況制定合理膳食計劃,減少脂肪與糖的攝入量;指導患者定期參加體育鍛煉,限制煙酒及鹽分攝入,限制應用藥物來控制血糖、血脂和體質量等。
3.1.3飲食護理 向患者說明飲食護理的重要性,幫助患者了解飲食治療的意義,糾正患者飲食治療中存在的誤區。將控制飲食建立在患者自覺的基礎上,針對不同患者采取個體化護理。均衡飲食,嚴格限制高糖分飲食的攝入,保持理想體重,限酒戒煙[4]。
3.1.4適當積極運動 長期堅持適宜的有規律的體育運動,可減少降糖藥物的用量,并能增強體質,改善心肺功能,改善微循環,促進新陳代謝,可預防或延緩糖尿病血管病變的發生和發展[5]。
3.1.5用藥指導及護理 告知患者要遵醫囑使用適當的藥物進行治療,使患者了解當伴有肝腎功能不全,或伴有慢性缺氧性心肺疾病以及食欲不佳時不能服用雙胍類降糖藥物。長期服用雙胍類藥物患者應定期檢查肝腎功能、心肺功能。使用雙胍類藥物患者有危重疾病時,應暫停此類藥,遵醫囑改用胰島素[6,7]。
3.1.6足部護理 每日仔細檢查足部皮膚有無龜裂、腫脹、雞眼、硬結、青紫、破裂、水皰和紅腫等。待雙腳皮膚干凈,每日用溫水浸泡腳10~15 min[8]。穿柔軟寬松的羊毛或棉制短襪,不要穿有粗糙里子或無墊的鞋子,每日穿鞋時應仔細檢查鞋內有無異物、鞋墊是否平整。有危險因素存在的患者應買厚底、柔軟面子的鞋最適宜,鞋應足夠寬大,頭部不能太尖。不要穿塑料或人造皮的拖鞋或涼鞋,更不能光腳走路。修剪腳趾甲應在洗澡后進行,因為洗澡后趾甲變得更軟,趾甲的修剪不要超過趾尖。不宜長久盤腳坐或交叉壓腿或踝部,以免影響腳部的血循環或直接壓傷皮膚。積極預防足外傷是防止足潰瘍發生的根本措施。對于出現足部潰瘍的處理,應根據潰瘍的面積、深度大小、滲出多少以及是否合并感染來決定局部用藥和用藥次數。對于創面小、較淺的傷口,可采用碘伏擦拭、加去腐生肌的藥物涂抹, 并保持干燥; 對于潰瘍面積較大較深的傷口,局部清創,逐步清除壞死組織,然后予慶大霉素、胰島素、生理鹽水濕敷, 每日換藥一次, 根據血培養和藥敏結果合理使用抗生素[9,10]。
3.1.7健康宣教 加強糖尿病足各方面的健康指導,以提高患者自我護理能力及對足部護理重要性的認識, 增強患者保護意識,重視日常足部護理對防止糖尿病足至關重要。對于高危人群要進行有針對性地教育指導,告知患者要定期做足部檢查。合并心血管、腎臟、眼底、神經病變及周圍血管病變者至少每半年檢查一次足部,檢查內容包括皮溫、壓力覺、肌電圖、下肢血管彩超等。
3.2 糖尿病足發生的危險因素
有效預判糖尿病足發生的危險因素,可為糖尿病足的預防及治療帶來一定的益處。本研究發現,DF的發生與多種危險因素相關。(1)性別、年齡。本研究表1結果顯示,B組男性12例,占60%,B組年齡>60歲的人數達13例,占65%,分別顯著高于A組,差異有統計學意義(P<0.05),與張晨霞[11]報道的觀點一致。分析其原因可能為:①女性分泌的雌激素有保護血管的作用,因而女性肢體大小血管病變的機會減少。②老年人組織代謝率、修復能力下降,損傷后愈合時間延長。(2)吸煙已經被證實是糖尿病足重要的獨立危險因素。煙草中含有去甲煙堿會使血管收縮、痙攣、血供減少,組織缺氧、缺血。(3)HbA1c可準確反映患者8~12周血糖控制情況,長期的高血糖毒性可引起血管內皮細胞凋亡,使患者的血液循環有不同程度的異常,從而導致糖尿病足的發生[12-14]。本研究表1顯示,DF組患者HbA1c的水平顯著高于非糖尿病足組,說明HbA1c的水平可能與糖尿病足的發生密切相關。(4)周圍神經病變。周圍神經病變引起肢體感覺異常,如麻木、刺痛、蟻行感、痛溫覺減弱甚至消失,使足部保護性能力感覺減退消失,由于不能對外來的傷痛作出正確的保護反應而容易受傷,自主神經病變可使皮膚柔韌性減少,再加上皮膚干燥和痛覺減退,皮膚易開裂,發生蜂窩織炎或深部組織感染,造成足部皮膚潰爛、肢端壞疽。本組20例糖尿病足患者14例出現糖尿病周圍神經病變,伴有肢端感覺異常,足部保護性感覺消失,2例形成典型的無知覺足[15-17]。
綜上,本文通過回顧性分析顯示,糖尿病足發病的危險因素較多,糖尿病患者應通過積極控制血糖、血壓和調整血脂、戒煙等方式預防糖尿病足的發生。對于已發生糖尿病足的患者,積極通過心理護理、飲食護理、嚴格控制患者血糖、用藥指導及護理、健康宣教、足部護理等綜合性護理干預,從而控制減少糖尿病足截肢的發生。
[參考文獻]
[1] 趙靜靜,王偉靈,鄭培莉. 中國人群糖尿病足相關危險因素的Meta分析[J]. 檢驗醫學,2014,29(6):640-645.
[2] 孟柳. 56例糖尿病足患者相關危險因素分析[J]. 新疆醫學,2014,44(3):27-30.
[3] 陳瓊芳,李觀妹. 探討糖尿病足的相關因素及護理干預對策[J]. 中國傷殘醫學,2014,22(9):266.
[4] 陳楓,陳艷梅,張秀芳. 糖尿病足高危因素分析及個體化、綜合化護理干預[J]. 河北醫藥,2014,36(8):1274-1275.
[5] 翁霞玲,李志浩,黃翠英,等. 2型糖尿病患者糖尿病足相關危險因素分析[J]. 護士進修雜志,2014,29(6):522-525.
[6] 張靜,丁彩云,何紅,等. 糖尿病足發生的危險因素及護理進展[J]. 現代臨床護理,2013,12(11):74-78.
[7] 商永,田燕. 老年糖尿病足患者危險因素分析[J]. 實用心腦肺血管病雜志,2014,22(1):74-75.
[8] 李翠娟,唐郁寬. 糖尿病足相關危險因素分析及護理干預[J]. 中國傷殘醫學,2012,20(12):51-53.
[9] 柴娟,吳青秀. 糖尿病足患者高危因素分析及護理干預[J].內蒙古中醫藥,2013,32(29):147.
[10] 鄭亮,溫志剛,林小玲. 2型糖尿病足的臨床特點及相關因素分析[J]. 臨床醫學工程,2013,20(12):1525-1526.
[11] 張晨霞. 糖尿病足的危險因素與護理對策[J]. 臨床合理用藥雜志,2013,6(32):143-144.
[12] 蘇雪梅. 32例老年糖尿病足患者臨床高危因素分析[J].吉林醫學,2013,34(28):5841-5842.
[13] 曹秀穎,王俊. 整體護理干預對糖尿病足患者的療效觀察[J]. 中國現代醫生,2013,51(32):124-125.
[14] 李雪璐,楊小紅,孫娜. 66例糖尿病足臨床特征分析[J].中國醫藥導報,2013,10(23):72-74.
[15] 左守鳳. 糖尿病足的危險因素及預防和護理[J]. 中國實用醫藥,2013,8(28):209-210.
[16] 邵利萍,李新梅,杜惠玲. 新疆128例糖尿病足患者疾病認知情況及影響因素分析[J]. 護理學報,2013,20(21):24-27.
[17] 沈浩,陸君,姜玲,等. 南昌地區糖尿病足流行病學調查及相關危險因素分析[J]. 江西中醫學院學報,2013, 25(4):14-16.
(收稿日期:2014-11-05)

