肺葉切除術后拔管延遲危險因素分析
黃金華 曾建強 袁磊 鄒平 鐘昭迎 葉華斌
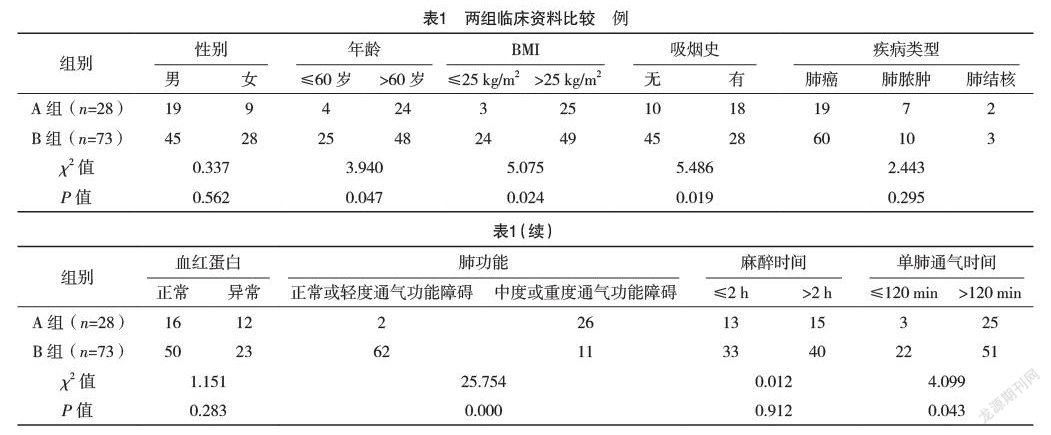
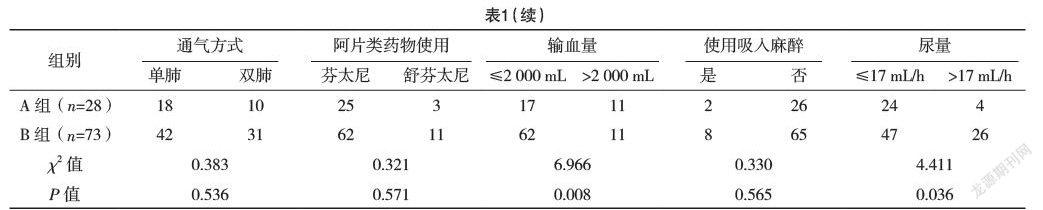
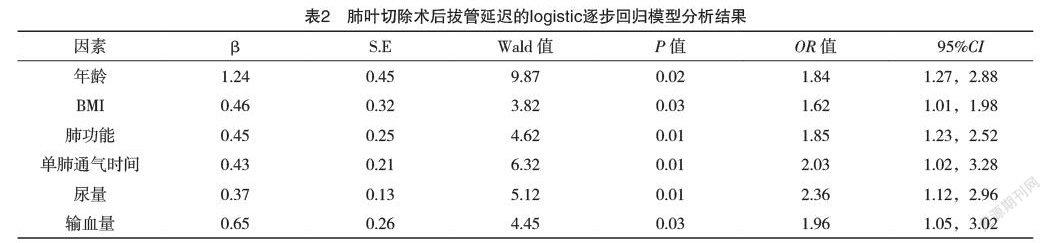
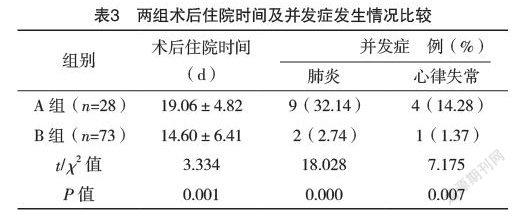
6月-2020年6月在本院接受肺葉切除術的101例患者的臨床資料。根據術后拔管時間,將患者分為延遲拔管組(A組)28例,正常拔管組(B組)73例。分析兩組患者圍術期相關資料,采用多因素logistic回歸分析肺葉切除術后拔管延遲的危險因素。結果:兩組性別、疾病類型、血紅蛋白、麻醉時間、阿片類藥物使用、通氣方式、是否使用吸入麻醉比較,差異均無統計學意義(P>0.05);兩組年齡、BMI、吸煙史、肺功能、單肺通氣時間、輸血量、尿量比較,差異均有統計學意義(P<0.05)。通過多因素非條件logistic回歸分析發現,年齡>60歲、BMI>25 kg/m2、術前中度或重度肺通氣功能障礙、單肺通氣時間>120 min、尿量≤17 mL/h、輸血量>2 000 mL是肺葉切除術后患者延遲拔管的獨立危險因素(P<0.05)。B組術后住院時間明顯短于A組,術后肺炎、心律失常發生率均低于A組,差異均有統計學意義(P<0.05)。結論:通過分析肺葉切除術后氣管插管拔管延遲的危險因素,術前可篩選出高危患者,更好地進行圍手術期準備,減少術后并發癥發生率,縮短住院時間。
【關鍵詞】 肺葉切除術 拔管延遲 危險因素
[Abstract] Objective: To investigate the risk factors of delay in extubation after lobectomy. Method: The clinical data of 101 patients who underwent lobectomy in our hospital from June 2012 to June 2020 were analyzed retrospectively. According to postoperative extubation time, the patients were divided into 28 cases in delayed extubation group (group A) and 73 cases in normal extubation group (group B). The perioperative related data of the two groups were analyzed, the risk factors of extubation delay after lobectomy were analyzed by multivariate logistic regression. Result: Comparison of sex, disease type, hemoglobin, anesthesia time, opioid use, ventilation mode and whether inhalation anesthesia was used between the two groups, there were no significant differences (P>0.05). Comparison of age, BMI, smoking history, lung function, duration of one-lung ventilation, blood transfusion volume and urine volume between the two groups, the differences were statistically significant (P<0.05). Multivariate unconditional logistic regression analysis showed that age >60 years old, BMI >25 kg/m2, preoperative moderate or severe pulmonary ventilation dysfunction, single lung ventilation time >120 min, urine volume ≤17 mL/h and blood transfusion volume >2 000 mL were independent risk factors for delayed extubation after lobectomy (P<0.05). The postoperative hospitalization time in group B was significantly shorter than that in group A, the incidences of postoperative pneumonia and arrhythmia were lower than those in group A, the differences were statistically significant (P<0.05). Conclusion: By analyzing the risk factors of delayed tracheal intubation and extubation after lobectomy, high-risk patients can be screened out before operation, better perioperative preparation, reduce the incidence of postoperative complications, shorten hospital stay.
[Key words] Lobectomy Delayed extubation Risk factors
First-author’s address: Ganzhou Cancer Hospital, Ganzhou 341000, China
doi:10.3969/j.issn.1674-4985.2021.26.007
肺葉切除術實施雙腔氣管導管下麻醉,術中采用單肺通氣,術后可能會對患者呼吸功能造成重要影響,體現在最大通氣量下降、殘氣量增多、氧利用率降低,容易導致術后拔管延遲。氣管導管拔除是圍手術期的一個重要環節,可以反映患者術后機體的功能狀態。拔管延遲易誘發炎癥反應的集聚效應,最終可能導致呼吸系統、循環系統及消化系統并發癥的發生[1]。本文回顧性分析于本院就診的101例肺葉切除術后患者,探討術后拔管延遲的相關危險因素,分析拔管延遲與術后并發癥和住院時間的關系,現報道如下。
1 資料與方法
1.1 一般資料 收集2012年6月-2020年6月在本院接受肺葉切除術的101例手術患者的臨床資料,男64例,女37例;年齡22~76歲,平均(58.39±10.62)歲。(1)納入標準:所有患者經術前診斷需在氣管插管全麻下行肺葉切除術;ASA分級Ⅲ級以下;年齡>20歲。(2)排除標準:病變累及全肺或2個以上肺葉;存在肺動脈緊密粘連、支氣管胸膜瘺;合并凝血功能異常及近期服用抗凝藥物和未能控制的感染;合并嚴重心肝腎功能不全;合并神經精神疾病或全麻禁忌證。根據術后拔管時間,將患者分為延遲拔管組(A組)28例和正常拔管組(B組)73例,術后延遲拔管定義:所有患者未使用藥物及其他治療途徑,術后超過6 h拔除氣管插管定義為延遲拔管。該研究已經醫院倫理學委員會批準。
1.2 方法 所有患者均采用靜吸復合麻醉,術后采用機械通氣。
1.3 觀察指標 (1)分析兩組臨床資料,包括性別、年齡、體質指數(BMI)、吸煙史、疾病類型、血紅蛋白情況(血紅蛋白正常:男<120 g/L,女<110 g/L)、肺功能、麻醉時間、單肺通氣時間、通氣方式、阿片類藥物使用、輸血量、是否使用吸入麻醉、尿量。(2)logistic逐步回歸模型分析肺葉切除術后拔管延遲的影響因素。(3)比較兩組術后住院時間及并發癥發生情況,術后并發癥包括肺炎、心律失常。
1.4 統計學處理 采用SPSS 22.0軟件對所得數據進行統計分析,計量資料用(x±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用字2檢驗;危險因素采用多因素logistic逐步回歸分析。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組臨床資料比較 兩組性別、疾病類型、血紅蛋白、麻醉時間、阿片類藥物使用、通氣方式、是否使用吸入麻醉比較,差異均無統計學意義(P>0.05);兩組年齡、BMI、吸煙史、肺功能、單肺通氣時間、輸血量、尿量比較,差異均有統計學意義(P<0.05)。見表1。
2.2 肺葉切除術后拔管延遲的logistic逐步回歸模型分析結果 通過多因素非條件logistic回歸分析發現,年齡>60歲、BMI>25 kg/m2、術前中度或重度肺通氣功能障礙、單肺通氣時間>120 min、尿量≤17 mL/h、輸血量>2 000 mL是肺葉切除術后患者延遲拔管的獨立危險因素(P<0.05),見表2。
2.3 兩組術后住院時間及并發癥發生情況比較 B組術后住院時間明顯短于A組,術后肺炎、心律失常發生率均低于A組,差異均有統計學意義(P<0.05),見表3。
3 討論
肺葉切除術是治療肺部疾病的主要手術方式,目前以開胸或胸腔鏡手術為主,手術具有一定的復雜性。盡管手術方式在不斷地改進、更新,臨床上,肺葉切除術后拔管困難仍是圍手術期治療的難題。本研究發現,年齡>60歲、BMI>25 kg/m2、術前中度或重度肺通氣功能障礙、單肺通氣時間>120 min、尿量≤17 mL/h、輸血量>2 000 mL是肺葉切除術后患者延遲拔管的獨立危險因素。
高齡已被多項研究證實為延遲拔管的獨立危險因素[2-3]。本研究也不例外,年齡作為肺葉切除術后延遲拔管的獨立危險因素,同時與BMI、肺通氣功能具有內在的聯系。老年、肥胖患者多合并器官功能下降,且肺實質膠原纖維和彈力纖維逐漸被纖維結締組織所代替,管內纖毛活動力減弱,導致患者術后更容易產生低氧血癥[4],對手術創傷的耐受性差,術后恢復較慢,延遲拔管的發生率較高。研究報道,BMI>25 kg/m2患者更易發生低氧血癥及預后不良[5]。體內積聚的脂肪組織可提高麻醉等脂溶性藥物在體內的分布、蓄積及作用時間,老年人因為肝功能衰退,藥物清除速率減慢導致半衰期延長。再加上術后早期麻醉藥物殘余使呼吸中樞對低氧的反應性降低,呼吸肌力尚未恢復,過早拔管容易發生嚴重的并發癥,從而導致拔管延遲。肺功能包括通氣和換氣功能,肺通氣功能異常,說明肺內氧氣及二氧化碳交換能力下降,易發生低氧血癥和高二氧化碳血癥,導致呼吸肌疲勞和功能障礙發生,而呼吸肌的功能是評估術后患者是否拔管的重要指征之一[6]。高齡、肥胖合并中度及以上通氣功能障礙患者因呼吸阻力大,易形成低氧血癥、二氧化碳潴留、呼吸肌疲勞等,易導致延遲拔管。
肺葉切除術采用單肺通氣的方法,既能夠使雙肺隔離、雙肺獨立通氣,又能改善手術視野,從而減少副損傷,但單肺通氣需重復使肺復張或萎陷,萎陷肺會導致機體缺氧,對肺造成不同程度的影響。單肺通氣因肺通氣/血流比例失衡釋放炎性介質、氧自由基等引起肺間質和肺泡水腫,肺毛細血管通透性改變,導致肺功能損傷加重[7-8]。研究表明,單肺通氣30 min內,患側肺組織的局部血流量可減少60%,且手術時間越長缺氧損害越嚴重[9]。劉義鑫等[10]通過單肺通氣對大鼠肺組織葡萄糖轉運蛋白1表達的影響發現,單肺通氣超過2 h時,一方面非通氣側肺的血液沒有得到氧合導致通氣血流比例失調,從而引發低氧血癥;另一方面,還可損傷Ⅱ型肺泡上皮細胞形態、結構及功能,最終發生細胞凋亡、裂解及壞死。
大部分麻醉藥物代謝的靶器官是腎臟。腎功能不全患者的主要表現是少尿,手術麻醉過程中監測尿量的變化具有重要意義。Lee等[11]通過多因素分析揭示術中尿量≤17 mL/h是肝移植術后拔管延長的獨立危險因素。少尿導致拔除延遲的主要原因有:(1)少尿可引起代謝性酸中毒,抑制中樞神經系統,導致嗜睡、意識障礙、昏迷等[12];(2)少尿也可引起高鉀、高鎂血癥,高鉀常引起心律失常,高鎂可導致反射減弱、肌力下降、呼吸衰竭等;(3)少尿還可引起的氮質血癥,含氮物質產生的氨通過抑制三羧酸循環、糖酵解途徑來影響重要器官的能量供應[13];(4)少尿直接影響麻醉藥物的代謝,導致拔除延遲。
本研究中,延遲拔管組住院時間長于正常拔管組,術后并發癥發生率高于正常拔管組,差異均有統計學意義(P<0.05),這與高小見等[14]和賀盛等[15]結論相互印證。與之不同的是,本研究還發現輸血量超過2 000 mL也是肺葉切除術后患者延遲拔管的獨立危險因素。圍術期大量輸血通過供受者形成白細胞抗原抗體復合體介導,中性粒細胞聚集于肺毛細血管進而激活補體,使肺毛細血管內皮損傷,導致肺氧合功能損傷,甚至并發急性肺損傷,使病情加重,影響轉歸[16-17]。其次,庫存血的紅細胞形態發生變化,輸入大量的庫存血后,Duffy抗原表達減少降低了對趨化因子的清除[17]。庫存血中的紅細胞易黏附于肺血管內皮細胞,釋放氧自由基、減少生物活性一氧化氮,引發或加重血管內皮炎性反應,延長拔管時間[18]。因此,術中充分止血,及時補充凝血因子,減少輸血量,可促進術后早期拔管。
綜上所述,肺葉切除術后拔管延遲是多因素共同作用的結果,尤其對老年、肥胖合并肺功能障礙的患者,圍麻醉期縮短單肺通氣時間、監控尿量、減少輸血量,從而降低拔管延遲的風險。
參考文獻
[1]王翰,左祥榮,曹權.肝移植術后機械通氣時間延長的預測因素及干預措施[J].臨床肝膽病雜志,2020,36(7):1658-1662.
[2]王爽,胡倩.Stanford A型主動脈夾層患者術后延遲拔管的危險因素及護理分析[J/OL].實用臨床護理學電子雜志,2018,3(15):48.
[3]張景曉,韓永仕,雷聯會,等.原位肝移植術后氣管插管拔除時間影響因素分析[J].山東醫藥,2016,56(2):54-55.
[4]姚瑤.肺泡表面張力和表面活性物質作用的驗證[J/OL].世界最新醫學信息文摘(電子版),2019,19(59):240-248.
[5]宋先榮,程兆云,劉富榮,等.急性A型主動脈夾層術后低氧血癥的相關因素分析[J].中華胸心血管外科雜志,2015,31(5):286-289.
[6]胡銀霞,張麗,范錦秀.老年慢性阻塞性肺疾病病人肺功能指標變化以及危險因素分析[J].實用老年醫學,2020,34(9):934-936.
[7] Meleiro H,Correia I,Charco Mora P.New evidence in one-lung ventilation. Nueva evidencia en ventilación unipulmonar[J].Rev Esp Anestesiol Reanim,2018,65(3):149-153.
[8] Bender S P,Anderson E P,Hieronimus R I,et al.One-lung ventilation and acute Lung injury[J].Int Anesthesiol Clin,2018,56(1):88-106.
[9] Cho Y J,Kim T K,Hong D M,et al.Effect of desflurane remifentanil vs. Propofol-remifentanil anesthesia on arterial oxygenation during one-lung ventilation for thoracoscopic surgery: a prospective randomized trial[J].BMC Anesthesiology,2017,17(1):9-10.
[10]劉義鑫,潘靈輝,林飛,等.肺組織低氧代謝中葡萄糖轉運蛋白I的表達及其作用[J].重慶醫學,2012,41(9):872-877.
[11] Lee S,Jung H S,Choi J H,et al.Perioperative risk factors for prolonged mechanical ventilation after liver transplantation due to acute liver failure[J].Korean Journal of Anesthesiology,2013,65(3):228-236.
[12]陳罡,葉文玲,秦巖,等.代償性酸中毒、炎性反應和病因是影響急性腎損傷預后的重要因素[J].基礎醫學與臨床,2015,35(5):648-653.
[13]苗林,沈光貴.急性腎損傷患者CRRT治療后腎功能恢復的影響因素[J].安徽醫藥,2019,23(10):1991-1994.
[14]高小見,侯偉.肺癌患者開胸肺葉切除術后拔管延遲的多因素分析[J].現代中西醫結合雜志,2016,25(27):3063-3066.
[15]賀盛,潘靈輝,林飛,等.全麻下肺葉切除術后拔管延遲的因素分析[J].中國癌癥防治雜志,2014,6(2):163-166.
[16]江穎,莊遠,孫桂香,等.輸血相關急性肺損傷的研究進展[J].解放軍醫學院學報,2020,41(8):826-829.
[17]邱麗.輸血相關急性肺損傷的發病機制及預防策略[J].臨床輸血與檢驗,2017,19(2):205-208.
[18]李世萍.各型庫存血儲存時間不同對免疫功能的影響[J].智慧健康,2020,6(26):65-67.
(收稿日期:2020-11-26) (本文編輯:姬思雨)

