新生兒重癥監護室早產兒醫院感染臨床特征及危險因素分析
張明穎

【摘要】目的:探究醫院感染在新生兒重癥監護室中的臨床表現特征及相關危險因素。方法:納入120例2018年6月—2020年12月我院新生兒重癥監護室收治的早產兒,依據早產兒是否感染分為感染組(n=20)及非感染組(n=100)。分析早產兒醫院感染的相關疾病,并分析影響早產兒發生醫院感染的相關危險因素。結果:所有早產兒中共20例發生醫院感染,感染率為16.67%;新生兒肺炎發生率為40.00%、呼吸窘迫綜合征發生率為35.00%;感染組胎齡≤32周、出生體質量≤1500g、機械通氣時間>72h、留置胃管、抗菌藥物使用發生率均高于非感染組,有統計學差異(P<0.05);胎齡、機械通氣時間、出生體質量、留置胃管、抗菌藥使用等是早產兒發生醫院感染的獨立危險因素(P<0.05)。結論:新生兒肺炎及呼吸窘迫綜合征是導致早產兒醫院感染的重要因素,在臨床干預中加強對胎齡及出生體質量較小早產兒的干預,合理使用抗菌藥物,注意胃管管理,對降低醫院感染意義重大。
【關鍵詞】早產兒;新生兒重癥監護室;醫院感染;臨床特征;危險因素分析
Clinical characteristics and risk factors of nosocomial infection of premature infants in neonatal intensive care unit
ZHANG Mingying
Shandong Linyi Maternal and Child Health Hospital, Linyi, Shandong 276000, China
【Abstract】Objective:To investigate the clinical characteristics and related risk factors of nosocomial infection of premature infants in neonatal intensive care unit (NICU).Methods:A total of 120 premature infants admitted to neonatal intensive care unit of our hospital from June 2018 to December 2020 were selected and divided into infection group (n=20) and non-infection group (n=100) according to whether they were infected or not.To analyze the related diseases associated with hospital infection in premature infants and the related risk factors of hospital infection in premature infants.Results:Nosocomial infection occurred in 20 premature infants, the infection rate was 16.67%;The incidence of neonatal pneumonia was 40.00%, and the incidence of respiratory distress syndrome was 35.00%; The incidence of gestational age ≤32 weeks, birth weight ≤1500g, mechanical ventilation time >72h, indplacement of gastric tube and use of antibiotics in the infection group were higher than those in the non-infection group, with statistical differences (P<0.05);Gestational age, mechanical ventilation time, birth weight, indplacement of gastric tube and use of antibiotic were independent risk factors for nosocomial infection of premature infants(P<0.05). Conclusion:Neonatal pneumonia and respiratory distress syndrome are important factors leading to nosocomial infection of premature infants. In clinical intervention, strengthening the intervention of premature infants with small gestational age and birth weight , rational use of antibiotics and attention to gastric tube management are of great significance to reduce nosocomial infection.
【Key Words】Premature infant; Neonatal intensive care unit; Nosocomial infection; Clinical features; Risk factor analysis
早產兒胎齡不滿37周,與足月分娩的新生兒相比機體免疫系統較弱,對外界病原菌抵抗能力不足。早產兒一旦受到感染,將造成抗感染能力進一步削弱,易并發醫院感染,甚至可導致死亡[1]。近年來隨著重癥醫學科水平的不斷完善及發展,為提高早產兒存活率提供重要保障。但受到侵入性檢查及其他治療手段等因素影響,早產兒醫院感染風險較高,從而影響預后[2]。鑒于此,本研究分析影響新生兒重癥監護室中早產兒發生醫院感染的相關危險因素及臨床特征,旨在為保障早產兒生命安全提供重要依據。現報告如下。
1 資料與方法
1.1 一般資料
選擇我院2018年6月—2020年12月新生兒重癥監護室收治的早產兒120例,其中男73例,女47例,胎齡28~36周,平均胎齡(32.14±0.62)周,出生體質量956~2641g,平均體質量(1796.54±125.43)g。納入標準:所有早產兒病歷資料完整;患兒家屬均知情同意。排除標準:母親存在嚴重的感染或傳染性疾病;病歷資料不全;無法完成本次研究者。
1.2 方法
采集所有早產兒入院后6h內血液、痰液、糞便、尿液等樣本進行培養,若檢測結果呈陰性,則可排除院外感染。對于發生院內感染的早產兒前期給予抗感染治療,待治療后癥狀消失3d后進行復查,觀察陽性結果是否轉陰,若已經轉陰,則提示前期抗感染治療獲得較好效果;否則,抗感染治療無效。
1.3 觀察指標
分析早產兒醫院感染疾病構成,并對影響早產兒醫院感染的相關危險因素進行分析。
1.4 統計學分析

采用SPSS 22.0統計學軟件進行數據分析。計數資料采用(%)表示,進行χ2檢驗,計量資料采用(χ±s)表示,進行t檢驗,P<0.05為差異具有統計學意義。
2 結果
2.1 醫院感染疾病構成
120例早產兒中發生醫院感染共20例,感染率為16.67%(20/120),其中以新生兒肺炎及呼吸窘迫綜合征為主要感染疾病,發生率分別為40.00%、35.00%,見表1。
2.2 單因素分析
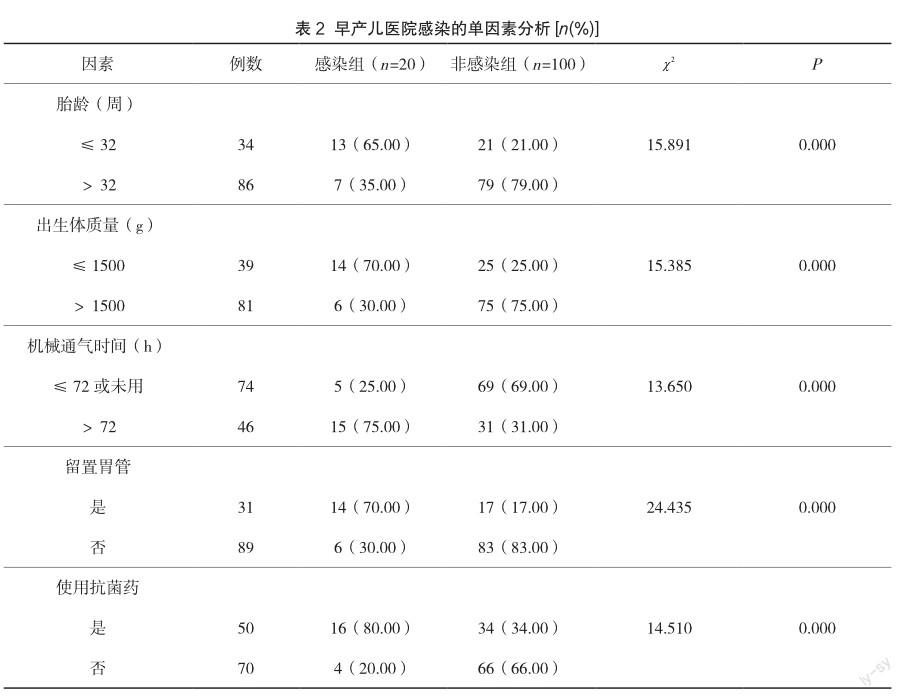
依據早產兒是否感染分為感染組(n=20)及非感染組(n=100),結果顯示,感染組胎齡≤32周、出生體質量≤1500g、機械通氣時間>72h、留置胃管、抗菌藥物使用發生率均高于非感染組,有統計學差異(P<0.05),見表2。
2.3 多因素分析
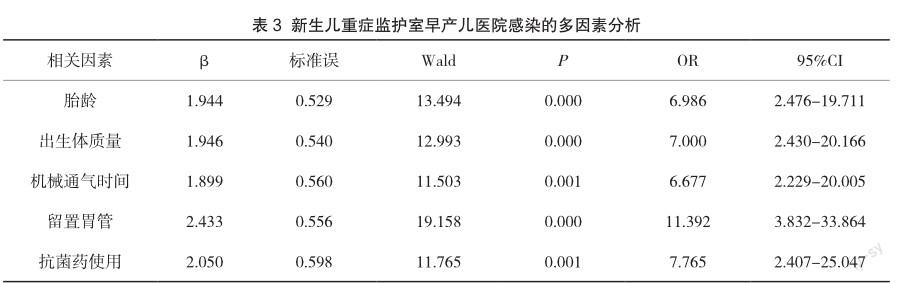
胎齡、出生體質量、機械通氣時間、留置胃管、抗菌藥使用等是導致新生兒重癥監護室早產兒醫院感染的獨立危險因素(P<0.05),見表3。
3 討論

隨著我國醫學診療技術的不斷發展,早產兒整體存活率得到有效提升。由于早產兒生理狀況較弱,易并發多種疾病,加之早產兒各臟器功能未健全,抵抗力低下,對于外界環境適應性較差,一旦發生醫院感染將會影響生長發育及生命安全。及時了解早產兒醫院感染的相關危險因素及臨床表現對降低感染率及改善預后意義重大。
本研究結果顯示,所有早產兒中共20例發生醫院感染,感染率為16.67%;新生兒肺炎發生率為40.00%、呼吸窘迫綜合征發生率為35.00%,感染組胎齡≤32周、出生體質量≤1500g、機械通氣時間>72h、留置胃管、抗菌藥物使用發生率均高于非感染組,胎齡、出生體質量、機械通氣時間、留置胃管、抗菌藥使用等是導致醫院感染發生的獨立危險因素。究其原因可知:(1)早產兒機體各功能均未發育完全,無法從母體內獲得已發育完善的中性粒細胞,使得其體內中性粒細胞發育存在一定缺陷,導致細胞的吞噬功能下降;加之早產兒免疫功能發育不完善,極易并發感染,首先以皮膚及黏膜角質感染為主,大大增加細菌侵入風險[3]。(2)早產兒在治療過程中多次插管、氣管內吸痰等操作會增加醫院感染的風險,且持續機械通氣亦可導致肺炎的發生[4]。(3)由于早產兒胃腸功能尚不完善,經長時間的胃腸外營養攝入,使得腸道內正常菌群建立不完善,從而導致喂養不耐受,造成腸道內菌群失衡及功能紊亂,增加感染概率;另抗菌藥物的大量濫用在一定程度上增加醫院感染發生風險,由此造成醫院感染率增加[5]。
綜上所述,早產兒醫院感染以新生兒肺炎及呼吸窘迫綜合征為主,在臨床干預中需加強對早產兒醫院感染的管理,合理使用抗菌藥物,以有效降低早產兒醫院感染發生風險。

參考文獻
[1] 趙艷玲,孫利偉,杜柯凝,等.新生兒院內感染病原譜及危險因素分析[J].中國實驗診斷學,2019,23(6): 1024-1026.
[2] 王艷芬,楊燕飛,任允孜,等.早產兒醫院感染發生情況及危險因素探討[J].中國藥物與臨床,2017,17(5): 686-688.
[3] 張仁燕.極低出生體質量兒醫院感染現狀及危險因素分析[J].蚌埠醫學院學報,2019,44(3):359-363.
[4] 常淑婷,劉新暉,李強,等.早產兒重癥監護病房實驗室確診敗血癥病原分布及臨床特點[J].中國感染控制雜志,2020,19(1):37-41.
[5] 王華,趙冬梅,武瑋,等.極/超低出生體質量兒院內感染病原菌分布及臨床特點分析[J].北京醫學,2020, 42(6):514-518.

