南通地區高校學生HCC危險因素調查及一級預防
摘 要:目的" 掌握南通市高校學生原發性肝細胞癌(HCC)的危險因素,為一級預防提供科學依據。方法" 對2022年5月~2023年5月南通市全日制在校大學生中自愿參與HCC風險評估的1396人進行問卷調查和血樣檢測,應用肝癌風險預測模型—aMAP評分進行危險因素評估、分級。結果" 有效問卷數1323份,其中HCC中、高風險人數為189,占比14.3%;低風險人數為1134,占比85.7%。肝癌家族史、肝炎史、非酒精性脂肪肝病、吸煙、飲酒、食用霉變食物、不良情緒與大學生HCC中、高風險有著極強的關聯性(Plt;0.05)。結論" 南通市非隨機大學生樣本人群中高風險人群達到14.3%,需要進一步做規范的調查研究,有必要開展肝癌防控宣教工作,對高危人群針對性干預。
關鍵詞:高校學生;原發性肝癌;危險因素;一級預防
中圖分類號:R735.7 " " " " " " 文獻標志碼:B
文章編號:1671-0142(2024)02-0083-04
原發性肝癌是全球常見的惡性腫瘤之一,在我國惡性腫瘤中流行水平高居第5位[1]。原發性肝癌包括肝細胞癌(HCC)、膽管細胞癌(ICC)和混合型肝細胞癌-膽管癌三種病理學類型,其中HCC占85%~90%[2]。青年人HCC發病率雖低,由于很少主動去做相關檢測,往往確診時已到了中晚期,預后較差。有研究表明,根據肝癌年齡性別死亡率數學模型的分析,較其他癌種,肝癌死亡率的年齡高峰出現更早,愈是高發區,高峰愈左移至低齡人群[1]。因而,在青年人人群中采用快速、簡單、成本低的篩查很有必要。
1 對象與方法
1.1 對象 南通地區全日制高校在校生1396人于2022年5月至2023年5月期間在知情同意的前提下,自愿參與本調查。收集問卷數1396份,有效問卷數1323份,其中男生684人,女生639人,平均年齡(23.10±0.82)歲。排除有以下任一癥狀者:原發性肝癌和其他腫瘤性疾病;發熱;近期服用抗血小板、細胞毒類、抗感染類等藥物;腎功能不全;營養不良;血液系統疾病。
1.2 方法
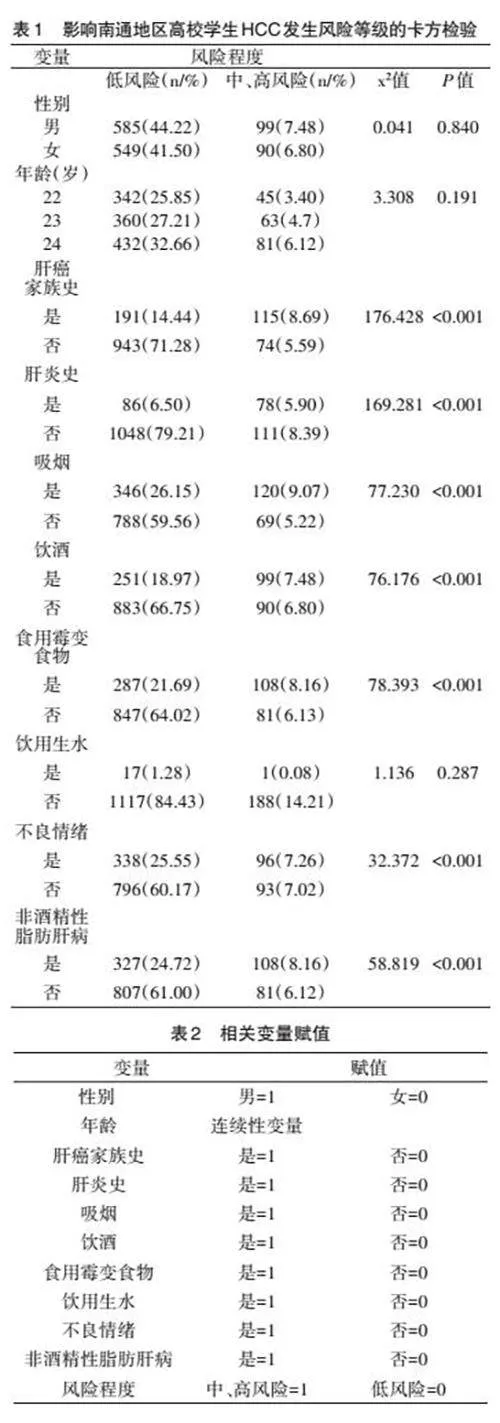
1.2.1 調查問卷 通過“問卷星”網絡平臺發放問卷與實驗室采集血常規指標,獲取以下資料:年齡、性別、吸煙史、飲酒史、肝癌家族史、肝炎病史、非酒精性脂肪肝病史、食用霉變食物史、是否飲用生水、是否存在不良情緒等。其中,肝癌家族史是指三代以內的直系親屬有一個人或多個人患過肝癌;肝炎史主要指曾經或正患有病毒性肝炎;非酒精性脂肪肝病史主要指曾經或正患有非酒精性脂肪肝病;吸煙為每天一支或以上,持續時間≥1年;飲酒為參與研究前3個月內飲用含有乙醇成分的酒水飲料等每周至少1次;食用霉變食物、飲用生水為一周超過3次;不良情緒指對個人造成消極影響的情緒,包括憤怒、恐懼、抑郁等;血小板數目(PLT)、總膽紅素數目(TBIL)、白蛋白數目(Alb)用于肝癌風險預測模型—aMAP評分評估調查對象罹患HCC的風險程度。
1.2.2 實驗室指標 采集靜脈血標本,以全自動生化儀檢測學生血小板數目(PLT)、總膽紅素數目(TBil)、白蛋白數目(Alb)。
1.2.3 風險評估標準 aMAP=(0.06×年齡+0.89×性別(男性∶1,女性∶0)+0.48×[(logTBil×0.66)+(Alb×-0.085)]-0.01×PLT+7.4)/14.77×100,監測指標的單位分別為TBil(μmol/L)、Alb(g/L)和PLT(103/mm3)。應用肝癌風險預測模型—aMAP評分將人群肝癌風險分為低風險(0~50分)和中、高風險(50~100分)兩個等級。
1.3 統計學處理 采用spss26.0統計軟件進行數據分析,行描述統計和卡方檢驗,得出各調查因素的標準偏差、平均值、χ2值后,用二元Logistic回歸分析獨立危險因素,得出各因素的顯著性、比值比(OR)以及Exp的95%置信區間。Plt;0.05表示差異有統計學意義。
2 結果
2.1 南通地區高校學生發生HCC的風險評估 根據肝癌風險評估模型得出,參與研究的1323名對象中,HCC中、高風險人數為189,占比14.3%;低風險人數為1134,占比85.7%。
2.2 影響南通地區高校學生HCC發生風險等級的調查因素的標準偏差 經描述統計顯示,男性684人,占比51.7%;女性639人,占比48.3,平均值為0.52。年齡平均值為23.10。
2.3 影響南通地區高校學生HCC發生風險等級的單因素分析 經卡方檢驗顯示,肝癌家族史、肝炎史等幾項與HCC中、高風險的發生有相關性,差異有統計學意義(Plt;0.05)。見表1。
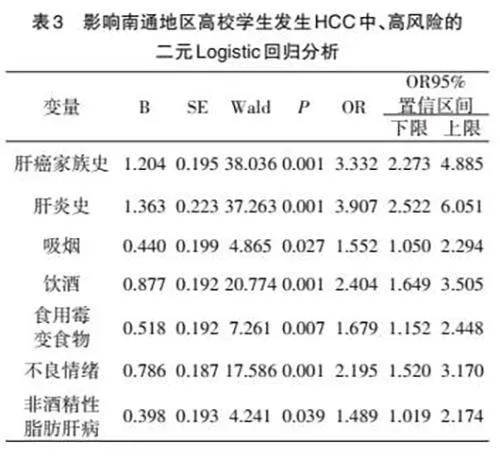
2.4 影響南通地區高校學生HCC發生風險等級的二元Logistic回歸分析 結果顯示,肝癌家族史、肝炎史、非酒精性脂肪肝病、飲酒、抽煙、食用霉變食物、不良情緒是導致高校學生HCC中、高風險的獨立危險因素(Plt;0.05)。見表3、表4。
3 討論
HCC是預后極差的惡性腫瘤,同時HCC的發展也是一個多時期、漫長的過程。在多種危險因素的誘導下,導致基因水平異常,從而肝細胞克隆性異常生長和癌變形成病灶,最終發生轉移、大量腹水、破裂出血、多器官衰竭等。青年人群中HCC發病率與中老年人群相比較低,因此大學生群體常忽視該疾病的預防。然而青年人HCC具有缺乏早期診斷、惡性程度高、侵襲性強、預后差等特點,且近年來發生HCC的青年人有增多的趨勢[3]。目前臨床上針對大學生這一群體HCC的預防研究相對較少,作為國家寶貴的人才資源,大學生的身體健康值得被密切關注。探究導致大學生群體HCC中、高風險的危險因素并對其進行干預,為臨床上預防青年人HCC的發病提供依據并且對阻止HCC年輕化的發展有著重要意義。
本文數據顯示,HCC中/高風險人群比例約為1.33,其中HCC中風險人數108人,高風險人數81人,中風險人數相較于高風險人數來說占比較高。經描述統計、卡方檢驗和二元Logistic回歸分析,肝癌家族史、肝炎史、非酒精性脂肪肝病、吸煙、飲酒、食用霉變食物、不良情緒與大學生HCC中、高風險有著極強的關聯性(Plt;0.05)。因此,可以認為以上多種原因是導致大學生HCC中、高風險的重要危險因素。本調查發現飲酒和不良情緒是除肝癌家族史和肝炎史等客觀因素之外影響較大的因素,推測原因可能是飲酒這一行為在大學生群體中多發且大學生群體承受諸多壓力從而導致不良情緒。
3.1 肝癌的危險因素
3.1.1 非酒精性脂肪肝病 因甘油三酯為主的脂肪堆積在肝臟,造成肝臟脂質和肝細胞脂肪變性,從而損傷肝細胞。部分非酒精性肝病最終會發展成為肝硬化甚至HCC[4]。
3.1.2 病毒性肝炎 肝炎病毒引起急/慢性肝炎,尤其是乙型肝炎病毒(hepatitis B virus,HBV)和丙型肝炎病毒(hepatitis C virus,HCV)是在世界范圍內認可的與HCC發生有密切關聯的因素。我國是乙型肝炎的高發區。其致病機制的可能是HBV-DNA含有增強子和啟動子,對激活癌基因有一定的作用,造成癌基因不正常表達,使細胞轉化。同時HBV造成DNA異常甲基化。持續的高病毒載量造成的肝細胞炎癥、壞死、增生也可能使原癌基因激活,改變肝細胞的遺傳穩定性,使抑癌基因失活,增加肝癌的易感性[5],從而進一步導致HCC發生風險的增加。自上世紀90年代,我國大力推行兒童乙肝疫苗接種策略,1992年將乙肝疫苗接種納入計劃免疫管理。
3.1.3 霉變食物 食物霉變過程中會產生黃曲霉素,玉米和花生等糧食極易受黃曲霉素污染。黃曲霉素是強致癌物質,進入機體后,能夠抑制細胞內DNA、蛋白質等合成,同時能抑制DNA甲基化,導致基因表達發生異變。且黃曲霉素能使抑癌基因p53發生突變[6],提高機體患癌的可能性。
3.1.4 吸煙 煙草產生的煙霧中含有大量化學物質,其中有些物質具有誘變、致癌作用。例如4-氨基聯苯和多環芳香烴,會產生引發HCC發展的活性物質,增加惡性腫瘤的發病風險[4]。
3.1.5 飲酒 乙醇在肝臟中代謝與分解,過量的乙醇攝入會抑制三羧酸(TCA)循環,與此同時NADH增多會在肝臟中積聚過多的脂質,另一方面乙醇代謝時會產生自由基與乙醛等有害物質,乙醛會損傷肝臟內的線粒體,過多的自由基會產生游離的花生四烯酸,從而生成炎性介質[7],損傷肝臟。
3.1.6 肝癌家族史 個體對肝癌的遺傳易感性存在差異,有肝癌家族史的人群更易發生HCC。研究發現,DNA損傷修復基因FANCI的高表達可能起抑制抗腫瘤免疫作用,并作用于氨基酸跨膜轉運等通路,增強HCC的增值、侵襲能力[8]。
3.1.7 不良情緒 不良情緒如抑郁可通過激活肝癌組織中FOS、CXCR4、CXCL13、CD40表達、下調CXCL12表達調控TILs表型,抑制免疫系統,影響腫瘤免疫微環境[9]。
3.2 一級預防 一級預防主要針對上述重要危險因素中的非酒精性脂肪肝病、病毒性肝炎、霉變食物以及吸煙飲酒。目前的預防措施主要包括對HBV的控制、日常生活習慣的干預以及藥物預防等。在對HBV的控制中,嬰幼兒時期全程接種乙型肝炎疫苗可以提供足夠長的免疫保護時間,乙肝疫苗接種防控策略實施后,35歲以下人群肝癌發病率呈下降趨勢[1]。在日常生活中,養成減少或不攝入霉變食物的習慣,可以有效減低AFB1的暴露水平;適當運動有助于控制體重,避免肥胖,降低甘油三酯在肝臟內的堆積水平,調節代謝,運動時應根據個人身體素質合理安排運動形式以及運動次數,避免過度運動;清淡飲食,控制糖、油、鹽、膽固醇的攝入,且研究表明多吃禽類、魚類以及富含B-胡蘿卜素的食物可能降低HCC的風險;戒煙限酒、注意飲水衛生、適當補硒、適量飲茶或咖啡對預防HCC有一定效果[10];早期篩查和診斷是HCC預防的關鍵,尤其是有肝癌家族史的患者應定期進行肝癌監測,如AFP、異常凝血酶原(DCP)及影像學檢查如肝臟超聲、增強CT、MRI等;此外,藥物中的維甲酸類、奧替普拉等對慢性肝病和HCC高危人群有一定的保護作用。
4 小結
肝癌家族史、肝炎史、非酒精性脂肪肝病、吸煙、飲酒、食用霉變食物、不良情緒是導致南通地區高校學生HCC中、高風險的重要危險因素,一級預防是降低大學生HCC發病風險的重要策略,筆者認為應以危險因素為基礎,針對不同危險因素實施個體化的干預:及時接種乙肝疫苗,戒煙限酒,清淡飲食,減少霉變食物和生水的攝入,適當運動,改變不良的生活方式和行為習慣,保持良好的心態,推動大學生健康觀念的形成,從而有效降低大學生HCC風險水平。
參考文獻:
[1]中國腫瘤整合診治指南(CACA)-肝癌部分[J].腫瘤綜合治療電子雜志,2022,8(3):31-63.
[2]南月敏,高沿航,王榮琦,等.原發性肝癌二級預防共識(2021年版)[J].實用肝臟病雜志,2021,24(2):305-318.
[3]薛輝,雷正清,楊平華,等.年輕人與中年人肝癌肝切除的預后比較:傾向評分匹配分析[J].肝膽外科雜志,2016,24(1):19-25.
[4]陳小彬,鄭凡,黎成金,等.肝細胞癌相關獨立危險因素研究進展[J].臨床普外科電子雜志,2021,9(4):59-63.
[5]劉智鵬,王明達,陳志宇,等.乙型肝炎相關性肝癌的一級預防[J].肝膽外科雜志,2021,29(5):341-344.
[6]周澤文,劉穎春,向邦德,等.原發性肝癌的全球展望:流行情況、危險因素和人群歸因分值[J].中國癌癥防治雜志,2021,13(1):14-21.
[7]陳倩倩,芮法娟,倪文婧,等.原發性肝癌的流行病學及其危險因素研究進展[J].中國全科醫學,2024,27(6):637-642.
[8]游瑩,梅美華,譚寧歆,等.DNA損傷修復基因FANCI與肝癌預后和免疫浸潤相關性[J].中山大學學報(醫學科學版),2023,44(1):51-62.
[9]趙鳳娟,王琪,趙新華,等.抑郁介導腫瘤免疫微環境誘導肝癌不良預后研究[J].中國腫瘤,2021,30(3):234-240.
[10]何鳳蝶,王秋童,胡亞男,等.中國人群肝癌發病危險因素病例對照研究的meta分析[J].現代預防醫學,2022,49(23):4230-4240.
(責任編輯 劉 紅)
Investigation of Risk Factors and Primary Prevention of HCC among College Students in Nantong
TANG Zi-jie, CHEN Yu-wen
(Nantong University, Nantong Jiangsu 226236, China)
Abstract: Objective To investigate the risk factors of primary hepatocellular carcinoma (HCC) in college students in Nantong and to provide a scientific basis for primary prevention. Methods Questionnaire and blood sample testing were conducted on 1396 full-time college students in Nantong who volunteered to participate in HCC risk assessment from May 2022 to May 2023, and the liver cancer risk prediction model—aMAP score was used for risk factor assessment and grading. Results The number of effective questionnaire is 1323, in which the number of medium-risk personnel and high-risk personnel of HCC is 189, accounting for 14.3%, and the number of low-risk personnel is 1134, accounting for 85.7%. Family history of liver cancer, history of hepatitis, non-alcoholic fatty liver disease, smoking, drinking, eating moldy food, and bad mood have a strong correlation with the medium and high risk of HCC for college students (Plt;0.05). Conclusions The high-risk population in the sample population of non-random college students in Nantong has reached 14.3%. Further standardized investigation and research are needed. It is necessary to carry out educational work on liver cancer prevention and targeted intervention for high-risk groups.
Key words: college students; primary hepatocellular carcinoma; risk factors; primary prevention
作者簡介:唐梓杰(2002-),男,江蘇靖江人.
通信作者:陳鈺文(2003-),女,江蘇靖江人.

