輕、中型顱腦損傷兒童并發外傷性癲癇的危險因素分析
劉梅 高安亮 陳靚 霍坤良 倪艷

【摘要】 目的 探索兒童輕、中型創傷性顱腦損傷(TBI)后發生外傷性癲癇(PTE)的危險因素,為臨床防治PTE提供參考依據。方法 回顧性分析成都醫學院第二附屬醫院·核工業四一六醫院神經外科2015年1月1日—2023年1月1日收治的259例輕、中型創傷性顱腦損傷(TBI)患兒的臨床資料。將259例患兒分為PTE組(52例)與非PTE組(207例)。采用單因素分析和多因素Logistic回歸分析影響兒童輕、中型TBI后PTE發生的相關危險因素。結果 變量篩選結果提示在磁共振(MRI)提示含鐵血黃素沉積、急診計算機斷層掃描(CT)結果、腦電圖(EEG)異常類別、白細胞介素(IL)-1、IL-6、IL-8、纖維蛋白原升高等方面,PTE與非PTE組差異具有統計學意義(P<0.05)。多因素Logistic回歸分析顯示,急診CT提示單一創傷性蛛網膜下腔出血、MRI提示含鐵血黃素沉積、EEG提示睡眠紡錘波減少、IL-8升高是兒童輕、中型顱腦損傷后PTE發生的獨立危險因素(P<0.05)。結論 急診CT提示單一創傷性蛛網膜下腔出血,MRI提示含鐵血黃素沉積,EEG提示睡眠紡錘波減少或消失,IL-8升高是兒童輕、中型TBI后發生PTE的獨立危險因素。我們認為對具有上述危險因素的輕、中型TBI患兒采取相關的防治措施,可以降低PTE的發生率。
【關鍵詞】 兒童;外傷性癲癇;輕型顱腦損傷;中型顱腦損傷;危險因素
【中圖分類號】 R651;R742.1? 【文獻標志碼】 A? 【文章編號】 1672-7770(2024)03-0257-06
在全球范圍內,兒童創傷性顱腦損傷(traumatic brain injury,TBI)的發生率約為47~280/10萬[1]。由于大腦皮質發育欠佳,神經抑制反射結構未發育完全,腦皮質興奮閾值較成人低,兒童在遭受創傷后,產生應激反應容易導致外傷性癲癇(post-traumatic epilepsy,PTE)的發生[23]。癲癇發作由于其長期性、不可預測及反復的特性,給患兒及家屬造成沉重的心理負擔及經濟壓力。即使癲癇得到一定的緩解,但只要不是長期無發作,患兒及其家屬都存在顯著的心理負擔并嚴重影響生活質量[4]。兒童PTE的總發生率為0~12%,多在傷后8個月~5年內發生[5],且輕型TBI患兒PTE的發生率為2.36%[6]。相較于輕、中型TBI,重型TBI患兒發生PTE的風險顯著增加[5],這導致臨床中往往忽視輕、中型TBI患兒,尤其是輕型TBI患兒未來出現PTE的可能性。盡管在現有的兒童PTE研究中,因為臨床管理、危險因素及預后的分析結果差異,產生了不同的防治策略[7],但研究對象主要集中在重型TBI患兒,缺少針對輕、中型TBI患兒的研究。因此,為完善TBI患兒發生PTE的防治策略,本研究回顧性分析成都醫學院第二附屬醫院·核工業四一六醫院神經外科2015年1月1日—2023年1月1日收治的259例輕、中型顱腦損傷兒童的臨床資料,旨在探討兒童輕、中型TBI后發生PTE的危險因素。現報告如下。
1 資料與方法
1.1 一般資料 共納入259例PTE患兒,其中男159例,女100例;年齡1~12歲,平均年齡6.69歲。所有PTE患兒采用的診斷標準為有顱腦外傷史且在傷后一周,根據國際抗癲癇聯盟發布的癲癇臨床實用定義診斷為癲癇[8],并將其分為PTE組和非PTE組。見表1。2014年國際抗癲癇聯盟發布的癲癇臨床實用定義:(1)至少兩次無明顯誘因的癲癇發作,發生時間間隔超過24 h;(2)一次無明顯誘因的癲癇發作和未來10年兩次無誘因癲癇發作后的復發風險超過60%;(3)確診為癲癇綜合征。納入標準:(1)年齡<14歲,有明確的首次顱腦外傷病史;(2)根據外傷后臨床表現、格拉斯哥昏迷指數評分(Glasgow coma score,GCS)及影像檢查結果診斷為輕、中型顱腦損傷;(3)既往無癲癇病史;(4)病歷資料完整。排除標準:(1)住院治療期間轉科或自動離院;(2)院外未遵醫囑服藥后癲癇反復發作兩次以上(兩次發作間隔24 h);(3)出院后隨訪6個月期間因各種原因失訪。
1.2 方法 通過醫院電子病歷系統收集相關病歷資料,包含患兒基礎信息、影像學檢查結果、血液化驗分析結果等。檢查檢驗包括急診計算機斷層掃描(computer tomography,CT)在入院前急診就診及入院24 h內完成,查血結果均于入院24 h完成,核磁共振成像(magnetic resonance imaging,MRI)(磁敏感加權成像序列)、腦電圖(electroencephalogram,EEG)于入院3 d完成。EEG均采用18導聯或16導聯24 h視頻腦電圖,無藥物誘導(避免藥物對腦電圖結果的干擾),均采用自然睡眠結果。CT/MRI結果均由成都醫學院第二附屬醫院·核工業四一六醫院神經外科醫生閱片得出,包括CT具體腦損傷類別及MRI腦損傷處是否存在含鐵血黃素沉積(病灶處表現為T1WI等信號、T2WI低信號)。
1.3 統計學分析 采用SPSS 27.0軟件對數據進行統計學分析。連續性變量以均數±標準差(x-±s)表示,符合正態分布的兩組間比較采用獨立樣本t檢驗,不符合正態分布的用秩和檢驗。分類變量以例數表示,兩組間比較采用χ2檢驗。為探究影響輕中型顱腦損傷患兒并發外傷性癲癇的危險因素,本研究將是否出現PTE作為因變量,以此將納入病例分為PTE組和非PTE組。單因素差異有統計學意義的結果(P<0.05)作為自變量納入多因素Logistic回歸,探究危險因素與PTE相關性,以P<0.05認為差異有統計學意義。
2 結 果
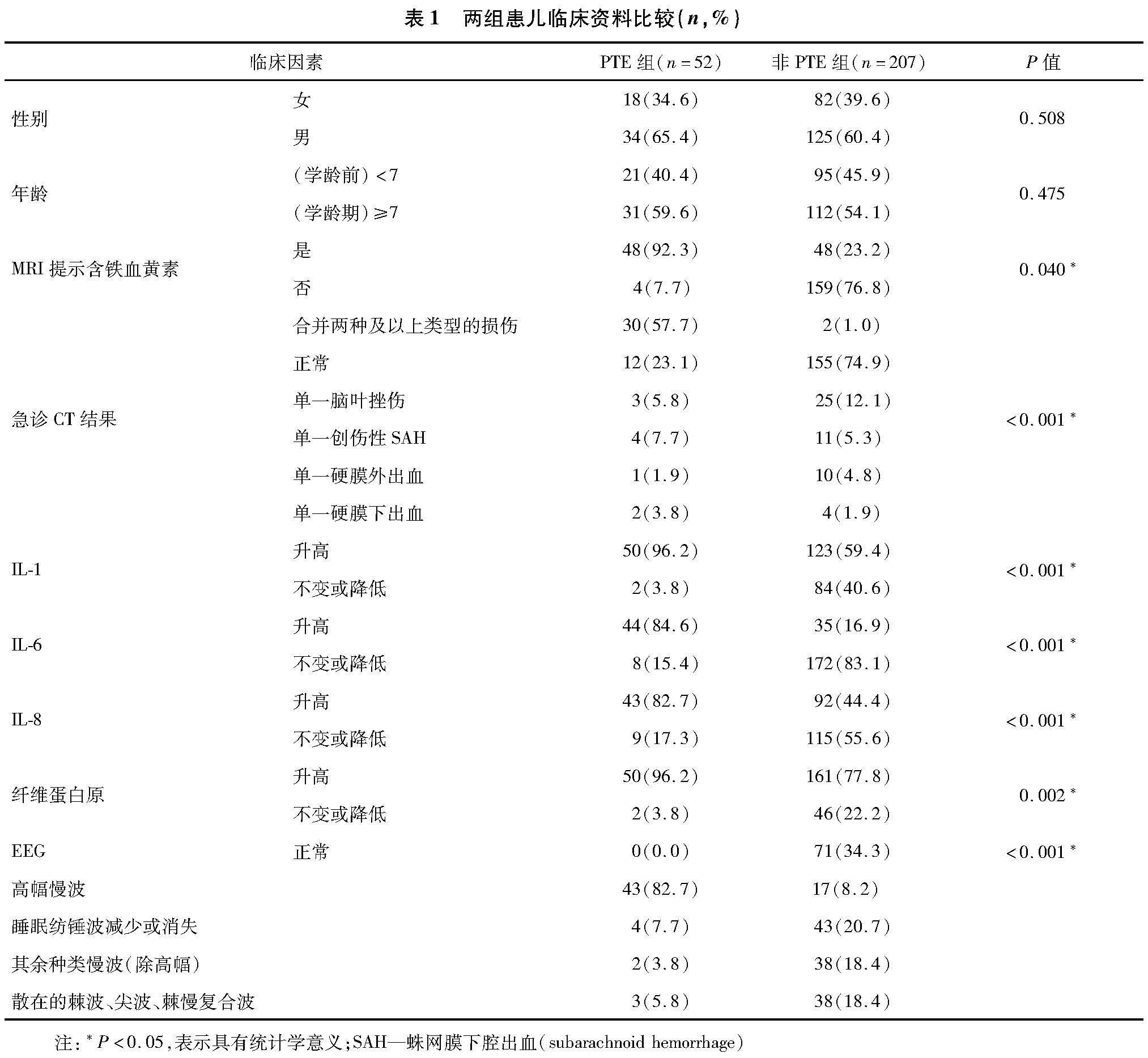
2.1 變量篩選 通過對本研究中兩組數據資料的統計分析發現,PTE組與非PTE組在MRI提示含鐵血黃素沉積、急診CT提示腦損傷類別差異、白細胞介素(interleukin,IL)-1升高、IL-6升高、IL-8升高、纖維蛋白原升高、EEG異常類別方面差異均有統計學意義(P<0.05)。見表1。
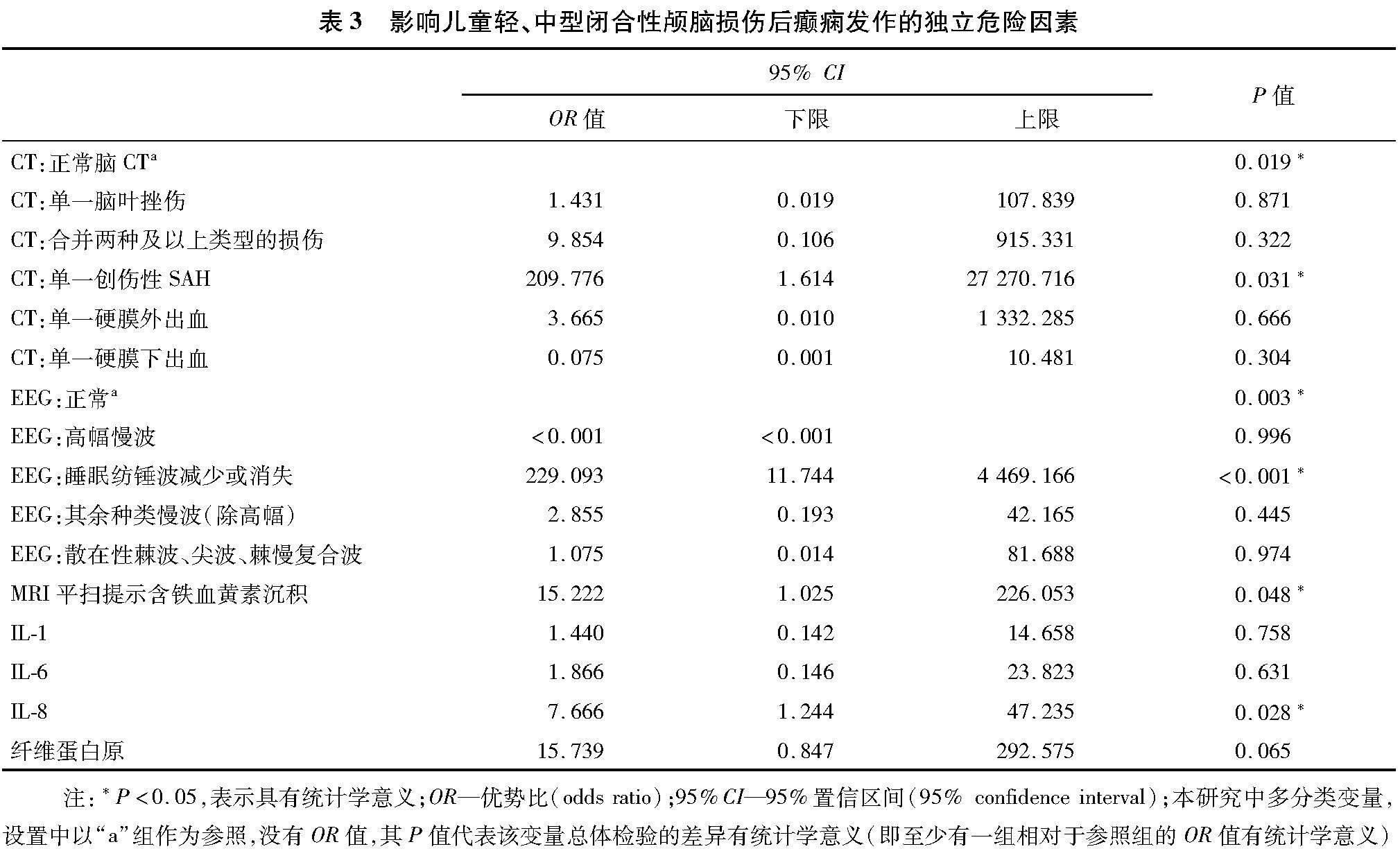
2.2 多因素Logistic回歸分析 將變量篩選結果提示有意義的變量(P<0.05)賦值(表2),再統一納入多因素Logistic回歸方程得出,急診CT提示單一創傷性SAH、MRI提示含鐵血黃素沉積、EEG提示睡眠紡錘波減少或消失、IL-8升高均是兒童輕、中型顱腦損傷后癲癇發作的獨立危險因素(P<0.05)。見表3。
3 討 論
兒童由于其顱腦結構及發育的特異性,在TBI后容易早期發生PTE甚至發展成為癲癇持續狀態[2]。當患兒癲癇反復發作或者出現持續狀態時,腦組織缺氧腫脹導致多種并發癥甚至腦疝,對預后造成極大不良影響。無論是輕型TBI導致大腦發生的氧化反應或神經遞質的改變,還是中型TBI導致腦組織解剖結構改變或受壓迫,均是兒童TBI后出現PTE的誘因。文獻報道,TBI后發生PTE的風險在傷后2年內最高,2年以后風險顯著下降但持續數十年內仍有發生的可能[910]。因此,探尋TBI患兒發生PTE的危險因素,提前采取防治策略顯得尤為重要。
本研究在IL-1、IL-6及纖維蛋白原升高方面,結果與既往研究有所差異。既往研究[1112]表明,IL-1、IL-6及纖維蛋白原上升是TBI患者發生PTE的獨立危險因素。本研究中雖然PTE組和非PTE組在以上方面對比有所差異,但通過多因素Logistic回歸分析,IL-1、IL-6及纖維蛋白原上升均不是PTE發生的獨立危險因素。本研究針對人群年齡段為14歲以下兒童,而既往研究未對年齡段做具體區分。不同年齡階段患者的IL-1、IL-6及纖維蛋白原體內含量存在差異,這是本研究考慮結果和既往研究出現差異的原因。而本研究結果表明,急診CT提示創傷性SAH、EEG提示睡眠紡錘波減少或消失、MRI提示含鐵血黃素沉積、IL-8升高均是輕、中型TBI患兒發生PTE的獨立危險因素(P<0.05)。
目前已有的研究大多認為,腦挫傷、硬膜下出血等損傷類型與發生PTE相關,而創傷性SAH與發生PTE未見明顯相關性[13]。這一結論與本研究結果有所差異。本研究中,創傷性SAH為輕、中型TBI患兒發生PTE的獨立因素。出現這一差異的原因在于,既往研究未將兒童及成人分開研究。兒童的顱骨較小且腦組織較飽滿,對顱內壓升高的耐受較成人差。SAH早期由于大腦無菌性炎癥所產生的活性中性粒細胞通過釋放自由基、蛋白酶和促炎細胞因子來促進腦水腫的發生,使顱內壓升高。而急性顱內壓升高和早期發生癲癇發作相關[1416]。SAH早期活化的小膠質細胞也會釋放超氧自由基在炎癥介導的神經元損傷中發揮作用,從而直接誘發癲癇。癲癇的發病機制主要源于神經元的異常激活與興奮,SAH的早期分解產物是導致腦損傷和神經元超興奮性的最重要產物之一,其主要構成是來自血紅蛋白的鐵化合物;游離鐵是一種強氧化劑,由于活性氧的產生對細胞膜造成的過氧化損傷、自由基的產生以及對氧化劑敏感的細胞酶(如Na、K-ATP酶等)的損傷而損傷細胞膜,最終引起了神經元細胞的異常激活與興奮,導致癲癇的發生[17]。另外SAH導致顱內血管痙攣,引起周圍腦組織缺血缺氧改變,同樣會誘發無菌性炎癥,導致中性粒細胞、小膠質細胞、星形膠質細胞活化,釋放各種細胞因子介導神經炎癥反應發生,本研究考慮這也是PTE發生的誘因之一。
目前臨床研究癲癇與腦電圖的關系主要集中在棘波、慢波、棘慢復合波上,對睡眠紡錘波與癲癇的相關性缺乏重視。睡眠紡錘波起源于丘腦并參與調節長期記憶塑造和存儲的過程,Holden等[18]在小鼠模型中發現了皮質丘腦系統中C1q表達的慢性增加參與了睡眠紡錘波減少的過程,由此推測睡眠紡錘波減少可能與顱腦損傷后多種炎癥因子活動有關。炎性因子活動正是誘發癲癇發作的誘因之一。顱腦損傷后腦脊液及血清中多種炎性因子增加,炎性因子具有促炎作用,通過在腦組織中產生神經元退行性變和神經毒性介導神經炎癥,以及增加血腦屏障通透性等方式最終誘發癲癇[19]。TBI后大腦會立即發生明顯的電生理變化,可以通過腦電圖及時檢測[20]。本研究將睡眠紡錘波納入,得出睡眠紡錘波減少甚至消失為輕、中型TBI患兒發生PTE的獨立因素這一結果,為TBI患兒提早預防干預PTE發生具有一定指導意義。
含鐵血黃素作為一種多價的氫氧化鐵復合物,當含鐵血黃素和鐵以不同的價態存在,作為產生自由基和脂質過氧化物的電子供體,在還原或氧化反應過程中也作為電子受體存在參與細胞反應,導致沉積部位腦組織致癇性改變[2123],導致PTE發生。IL-8通過對中性粒細胞的趨化作用,導致中性粒細胞的聚集,加快血腦屏障的破壞、離子通道的關閉產生腦水腫從而引起顱內壓升高,最終誘發癲癇發作[11,15]。
對于輕型TBI,本研究針對性納入了腦震蕩進行相關因素分析,但最終研究顯示其不是PTE發生的獨立危險因素。本研究認為,可以選擇行MRI明確是否有含鐵血黃素沉積以及早期行EEG明確睡眠紡錘波情況來篩選發生PTE的高危輕型TBI患兒。同樣對于中型TBI患兒,早期行MRI及EEG也可以篩選出其發生PTE的獨立危險因素,從而針對性地進行防治。未來本研究將進一步納入更多的輕型TBI相關指標,進一步尋找對輕型TBI患兒發生PTE的相關危險因素。
本研究為單中心回顧性研究,選取因素類別受病歷資料有所局限,未能探討更多輕、中型TBI患兒發生PTE的影響因素。未來本研究將進一步進行前瞻性多中心研究以增加研究因素類別,并根據研究結果形成預后預測模型,為輕、中型TBI患兒是否發生PTE的預后提供防治參考依據。
綜上所述,急診CT提示創傷性SAH、EEG提示睡眠紡錘波減少或消失、MRI提示含鐵血黃素沉積、IL-8升高均是輕、中型TBI患兒發生PTE的獨立危險因素。這一結果與兒童較成人對顱內壓急性升高、損傷后腦組織無菌炎性反應改變更敏感相關。在臨床診治過程中,應針對性地對輕、中型TBI患兒進行相關的防治措施,改善預后,降低PTE的發生率。
利益沖突:所有作者均聲明不存在利益沖突。
[參 ?考 ??文 ??獻]
[1] Najem D,Rennie K,Ribecco-Lutkiewicz M,et al.Traumatic brain injury:classification,models,and markers[J].Biochem Cell Biol,2018,96(4):391406.
[2] Mikkonen ED,Skrifvars MB,Reinikainen M,et al.Posttraumatic epilepsy in intensive care unit-treated pediatric traumatic brain injury patients[J].Epilepsia,2020,61(4):693701.
[3] 徐其嶺,閆莉.外傷性癲癇患者的危險因素分析[J].武漢大學學報(醫學版),2014,35(3):465468.
Xu QL,Yan L.Clinical analysis of risk factors of the patients with posttraumatic epilepsy[J].Med J Wuhan Univ,2014,35(3):465468.
[4] 陶哲,伊文霞,韓穎,等.兒童癲癇發作的遠期預后及相關因素[J].北京大學學報(醫學版),2014,46(2):315318.
Tao Z,Yi WX,Han Y,et al.Long-term outcome and related factors of epileptic seizures in children[J].J Peking Univ Health Sci,2014,46(2):315318.
[5] 王豐,林元相.顱腦損傷后癲癇發作的研究進展[J].中華腦科疾病與康復雜志(電子版),2019,9(2):121125.
Wang F,Lin YX.Research progress for posttraumatic epilepsy[J].Chin J Brain Dis Rehabil Electron Ed,2019,9(2):121125.
[6] 金立地,王孟忱.輕型顱腦外傷后早期癲癇[J].空軍醫高專學報,1995,16(2):9496.
Jin LD,Wang MC.Early epilepsy after mild craniocerebral trauma[J].J Jilin Med Univ,1995,16(2):9496.
[7] Liu ZM,Chen QX,Chen ZB,et al.Clinical analysis on risk factors and prognosis of early post-traumatic epilepsy[J].Arq Neuropsiquiatr,2019,77(6):375380.
[8] Fisher RS,Acevedo C,Arzimanoglou A,et al.ILAE official report:a practical clinical definition of epilepsy[J].Epilepsia,2014,55(4):475482.
[9] Temkin NR.Risk factors for posttraumatic seizures in adults[J].Epilepsia,2003,44(s10):1820.
[10]Christensen J,Pedersen MG,Pedersen CB,et al.Long-term risk of epilepsy after traumatic brain injury in children and young adults:a population-based cohort study[J].Lancet,2009,373(9669):11051110.
[11]Golub VM,Reddy DS.Post-traumatic epilepsy and comorbidities:advanced models,molecular mechanisms,biomarkers,and novel therapeutic interventions[J].Pharmacol Rev,2022,74(2):387438.
[12]Neri S,Ascoli M,Africa E,et al.The relevance of MRI blood-sensitive sequences in the diagnostic assessment of late-onset epilepsy[J].Eur Rev Med Pharmacol Sci,2022,26(4):11781182.
[13]Fordington S,Manford M.A review of seizures and epilepsy following traumatic brain injury[J].J Neurol,2020,267(10):31053111.
[14]McNamara B,Ray J,Menon D,et al.Raised intracranial pressure and seizures in the neurological intensive care unit[J].Br J Anaesth,2003,90(1):3942.
[15]Derex L,Rheims S,Peter-Derex L.Seizures and epilepsy after intracerebral hemorrhage:an update[J].J Neurol,2021,268(7):26052615.
[16]Pierro ML,Shooshan NM,Deshmukh S,et al.A noninvasive method for monitoring intracranial pressure during postural changes[J].Acta Neurochir Suppl,2021,131:125129.
[17]劉宏發,黃櫻.動脈瘤性蛛網膜下腔出血繼發癲癇的危險因素分析[J].贛南醫學院學報,2021,41(2):132135,166.
Liu HF,Huang Y.Risk factor of aneurysmal subarachnoid hemorrhage secondary epilepsy[J].J Gannan Med Univ,2021,41(2):132135,166.
[18]Holden SS,Grandi FC,Aboubakr O,et al.Complement factor C1q mediates sleep spindle loss and epileptic spikes after mild brain injury[J].Science,2021,373(6560):eabj2685.
[19]Kamali AN,Zian Z,Bautista JM,et al.The potential role of pro-inflammatory and anti-inflammatory cytokines in epilepsy pathogenesis[J].Endocr Metab Immune Disord Drug Targets,2021,21(10):17601774.
[20]Schmitt S,Dichter MA.Electrophysiologic recordings in traumatic brain injury[J].Handb Clin Neurol,2015,127:319339.
[21]Angeleri F,Majkowski J,Cacchiò G,et al.Posttraumatic epilepsy risk factors:one-year prospective study after head injury[J].Epilepsia,1999,40(9):12221230.
[22]Hirano T,Enatsu R,Iihoshi S,et al.Effects of hemosiderosis on epilepsy following subarachnoid hemorrhage[J].Neurol Med Chir,2019,59(1):2732.
[23]Baumann CR,Schuknecht B,Russo GL,et al.Seizure outcome after resection of cavernous malformations is better when surrounding hemosiderin-stained brain also is removed[J].Epilepsia,2006,47(3):563566.