群體性急性光氣中毒24例診治分析
群體性急性光氣中毒24例診治分析
程文星1張健2周傳毅2王進3
陳英杰3孫靜4何曉璇5
作者單位: 246002 安徽省安慶市石化醫院北院區內科1、呼吸內科2、ICU3、急診科4、腎內科5
【關鍵詞】光氣中毒;臨床特點;治療
光氣(phosgene COCl2),又稱碳酰氯,是一種高毒窒息性有害氣體,有一種霉變干草和爛蘋果味,毒性是氯氣的10倍以上,屬高毒、刺激性氣體[1]。同時它也是一種重要的化工原料,廣泛用于農藥、染料、塑料及制藥等生產領域。在生產過程中常因意外泄漏、操作不當及防護不力而發生人員中毒,嚴重危害人民的身心健康。2012年4月19日18時皖西南某制藥廠投料車間不慎發生光氣泄漏事故,造成當班員工發生群體性急性光氣中毒,現將我院收治24例患者的臨床資料進行回顧性分析。
資料和方法
一、一般資料
24例患者,男19例,女5例;年齡25~54歲,平均年齡43.6歲。所有患者既往均無慢性基礎疾病。24例患者均是當班車間員工。光氣接觸時間為3~20 min不等。由于廠區離我院距離較遠(約80 km),患者首次就診時間為吸入光氣后2~20 h。
二、診斷標準
診斷按中華人民共和國國家職業衛生標準《職業性急性光氣中毒診斷標準》(GBZ29-2002)[2]。24患者中診斷為輕度中毒13例,中度中毒5例,重度中毒6例。
三、臨床癥狀
主要表現為咳嗽、咳泡沫樣痰、胸悶、氣喘、呼吸困難、四肢乏力及意識障礙等,見表1。
四、體征及實驗室檢查
24例患者中呼吸頻率加快12例,呼吸音粗糙20例,肺部出現干濕性啰音16例,大水泡音9例。中、重度中毒患者心率、呼吸頻率顯著加快,血壓下降的6例,出現急性呼吸窘迫綜合征(acute respiratory distress syndrome, ARDS) 6例。全組患者均行血常規、生化、血氣分析等檢查,其中WBC多高于(7.6~23.5) ×109/L,中性粒細胞介于75.2%~93.5%,9例谷丙轉氨酶升高,7例血糖升高,其中1例患者病例谷丙轉氨酶 2033 U/L,谷草轉氨酶 1952 U/L,肌酐 687 μmol/L。24例患者均查血氣分析,pH 7.10~7.53,存在低氧血癥12例,呼吸性堿中毒8例。
五、影像學表現
輕度中毒患者胸片及CT主要表現為兩肺紋理增多增粗紊亂等;中度中毒患者主要表現為在肺紋理增多增粗,出現兩肺斑片狀、片狀及云絮狀密度不均勻陰影;重度中毒患者表現為兩肺大片狀、磨玻璃樣陰影,并融合成實變樣ARDS影。相關影像學表現見圖1~2。
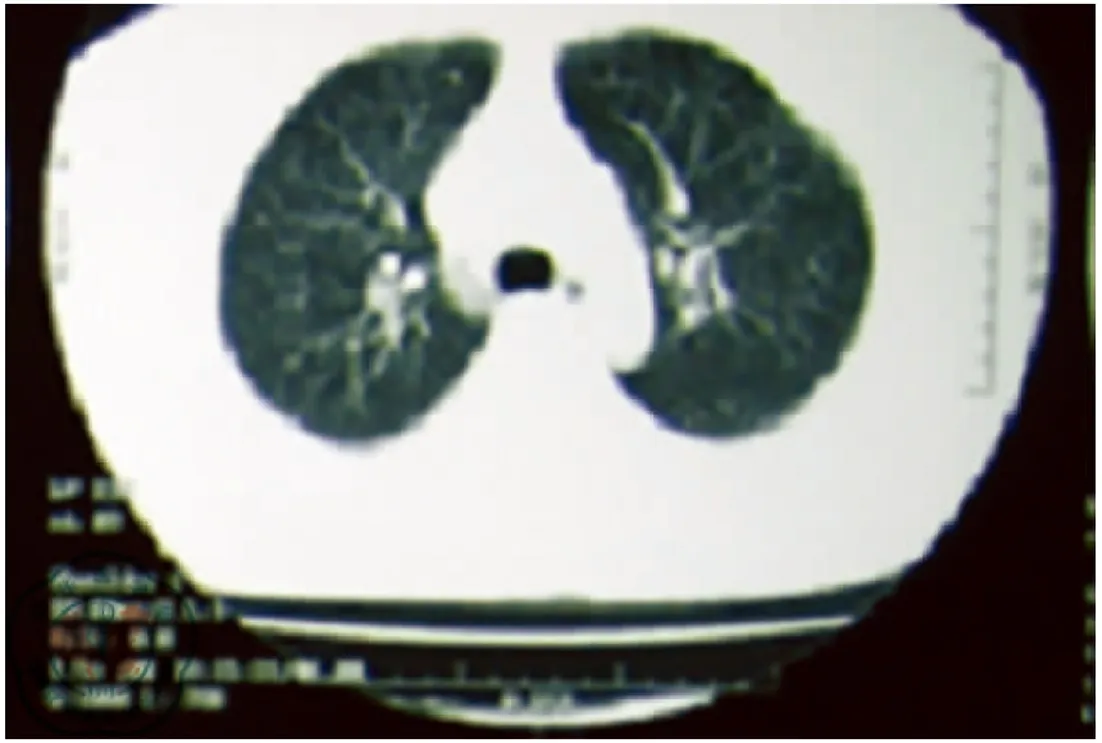
圖1 中度中毒患者胸部CT是兩肺紋理增多增粗紊亂,
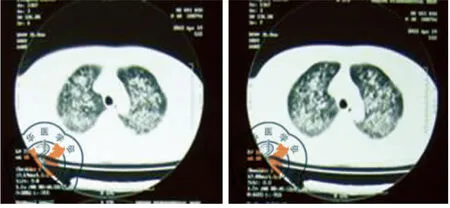
圖2 重度中毒患者出現兩肺彌漫性磨玻璃及
結果
一、治療方法
1. 常規治療:所有患者入院后立即予以更換全身衣物、氧療、霧化吸入(氨茶堿+碳酸氫鈉+慶大霉素+地塞米松)、祛痰、解痙、利尿降低肺水腫、腎上腺糖皮質激素(甲基強的松龍40~240 mg/d)抗炎、抗感染、清除自由基、控制晶體液的輸入及相關對癥支持治療,同時動態監測血液生化、血氣分析及床旁影像學等。
2. 特殊治療:6例重度中毒患者出現ARDS及中毒性肺水腫等嚴重并發癥,在常規治療的基礎上,實時予以氣管插管/切開+有創機械通氣[呼吸末正壓通氣(positive end expiratory pressure, PEEP)]、甲基強的松龍240~500 mg/d沖擊抗炎、烏司他丁、床旁纖支鏡灌洗及連續性腎替代(continuous renal replacement therapy, CRRT)等治療。
二、預后
24例患者中,有21例最終搶救成功,另有3例患者因吸入光氣的濃度極高、吸入的總劑量及暴露時間過長,最終因中毒性肺水腫、多器官功能障礙綜合征(multiple organ dysfunction syndrome, MODS)及多器官功能衰竭(multiple organ failure, MOF)等搶救無效而死亡。搶救成功的21患者中,隨訪18個月后病情平穩,其中部分中、重度中毒患者胸部X線出現肺紋理增多增粗紊亂,存活患者均未見明顯間質纖維化等并發癥,見表2。
討論
光氣為一種強氧化性的氣體,是一種劇毒窒息性氣體。光氣的C=O基團可與酶、蛋白質的結合,干擾細胞的正常代謝,引起肺泡上皮細胞及毛細血管內皮細胞之間內膜損傷,滲透性增高,導致細胞膜的破壞;同時其產生強烈的化學性炎癥、大量的血漿滲入肺泡產生肺水腫,重癥患者發生ARDS、甚至死亡[3]。
一、光氣中毒的發病機制
光氣中毒的發病機制較復雜,是多方面共同作用的結果。①接觸光氣后,刺激支氣管黏膜下感受器,導致黏膜的杯狀細胞分泌旺盛,分泌大量粘液;同時使支氣管黏膜上的纖毛發生倒伏、斷裂、缺失及脫落等,嚴重可出現大面積黏膜壞死脫落,造成支氣管自主廓清能力下降;使黏膜保護屏障的損害,繼發細菌感染。以上均可造成支氣管阻塞、狹窄和肺組織嚴重缺氧,產生嚴重的肺通氣和換氣功能障礙[4-6];②急性光氣中毒后肺組織受損后釋放出大量如5-羥色胺、白三烯等炎性介質和自由基,造成機體氧化應激,促進肺泡和肺血管的損傷致使肺組織內毛細血管通透性增加,大量漿液和細胞滲入肺組織間隙及肺泡內,最終導致非心源性肺水腫。大量自由基的產生也可損傷心、肝、腎等重要臟器,引起嚴重的中毒性損害。③光氣中毒可引起體內酶系統的損害,使細胞膜及肺泡破壞,Ⅱ型細胞表面活性物質含量減少,肺泡表面張力增加,最終導致肺組織萎陷,有效呼吸面積顯著減少,產生ARDS。以上多種因素最終產生肺受損。
二、光氣中毒的臨床表現
光氣中毒的臨床表現和嚴重程度與吸入光氣的濃度、劑量及暴露時間均成正相關。主要表現為四肢乏力、咳嗽、咳痰、胸悶、氣促、呼吸困難及意識障礙等。本組最終搶救無效的3例患者系短期內吸入大量、高濃度光氣,產生不能逆轉的中毒性肺水腫、ARDS等而致死[7]。
三、光氣中毒的救治方案
目前急性光氣中毒尚無特效解毒劑。按照光氣中毒的治理原則,早期、足量、短程應用腎上腺糖皮質激素是防治肺水腫的主要手段[8]。激素可顯著降低肺泡毛細血管通透性、抑制肺泡炎性滲出和炎癥介質浸潤,并可促進Ⅱ型肺泡細胞表面活性物質的分泌;同時可解除支氣管痙攣,抑制恢復期肺組織纖維化等并發癥的發生。常規治療主要是立即使患者脫離中毒環境、積極監測生命體征、氧療、霧化吸入、解除支氣管痙攣、抗氧化、清除氧自由基、限制晶體大量輸入及抑制肺水腫等治療,并及時運用呼吸支持技術。及時、準確、合理地使用無創正壓通氣及有創機械通氣是急性光氣中毒搶救成功與否的關鍵。呼吸支持對抑制肺泡滲出、改善肺泡通氣、減少由低氧血癥導致的心、腦等重要臟器功能障礙可起到關鍵作用。本組24例患者均按衛生部急性光氣中毒診斷標準進行及時治療[2],取得顯著療效。無創正壓通氣要求患者有一定的意識和咳嗽反射能力。同時應積極主動配合治療,且在患者血流動力學穩定、尚沒有出現嚴重酸中毒及多器官功能損害時實施。一旦患者出現呼吸道分泌物增加、血流動力學改變及意識障礙等,應立即轉有創機械通氣治療及序貫機械通氣。
當前光氣仍是廣泛使用的化工原料,在生產、儲運及使用過程中,嚴格按照操作規程執行是防治光氣中毒發生的關鍵;同時也應提高損傷人員對職業防護相關知識和對職業危害的防護意識。
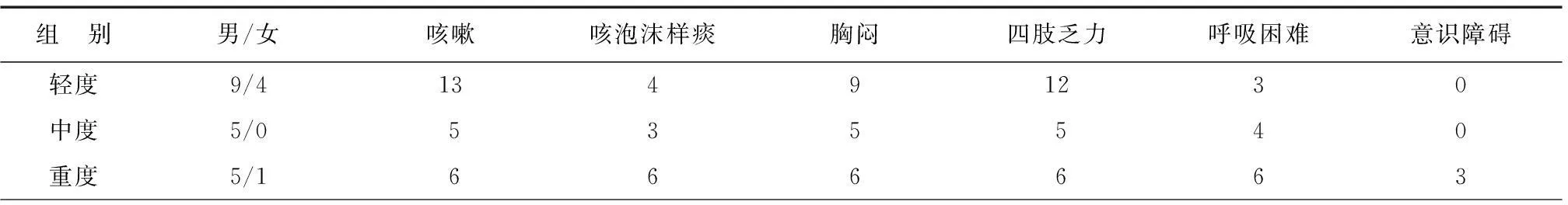
表1 24例中毒患者臨床表現(n)
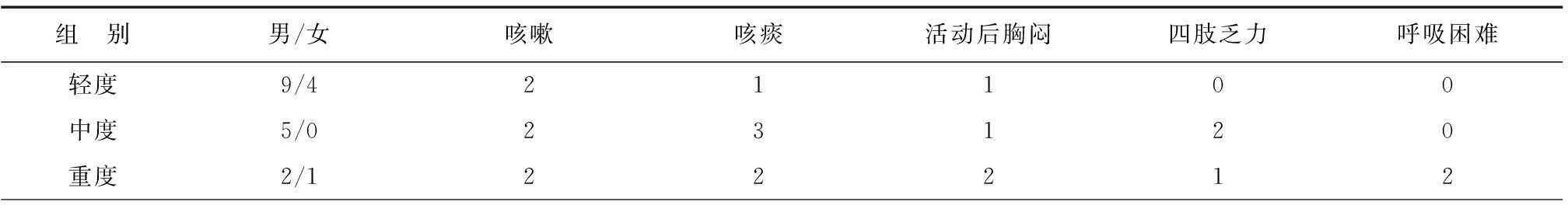
表2 24例搶救成功患者隨訪18個月后臨床表現(n)
參考文獻
1郭法平, 黃瀅芝, 常琳, 等. 集體光氣中毒患者的臨床特點分析[J]. 中華全科醫學, 2011, 9(12): 1964-1965.
2中華人民共和國衛生部. GBZ29-2002職業性急性光氣中毒診斷標準[S]. 北京:中國衛生出版社, 2002.
3潘莘莘, 張文俠, 俞繼芳, 等. 集體三光氣吸入中毒患者呼吸道急救護理[J]. 護理學報, 2006, 13(7): 60-61.
4張慧秋, 劉麗, 李舉. 急性光氣中毒45例的特點及治療分析[J]. 中國醫藥科學, 2011, 1(13): 81-82.
5劉靜, 壽勇明, 張葉, 等. 近30年我國急性光氣中毒與接觸反應1132例分析[J]. 職業衛生與應急救援, 2013, 31(2): 68-70.
6張琳琳, 周樹生, 劉寶, 等. 重度光氣中毒致急性呼吸窘迫綜合征患者的臨床特點及救治策略[J]. 中國危重病急救醫學, 2012, 24(2): 116-119.
7尉玉杰, 王磊, 井慎, 等. 5例重度光氣中毒并發ARDS患者無創正壓通氣治療觀察[J]. 齊齊哈爾醫學院學報, 2013, 34(4): 487-488.
8于紅艷, 魏東敏, 劉紅. 接觸固體光氣致急性光氣中毒12例臨床分析[J]. 中國職業醫學, 2010, 37(2): 149-152.
(本文編輯:張大春)
程文星,張健,周傳毅,等. 群體性急性光氣中毒24例診治分析[J/CD]. 中華肺部疾病雜志: 電子版, 2015, 8(3): 345-347.
·短篇論著·
收稿日期:(2014-08-18)
文獻標識碼:中圖法分類號: R563 B
通訊作者:程文星,Email: chengwenxing1987@163.com
DOI:10.3877/cma.j.issn.1674-6902.2015.03.020

