缺血性腦卒中早期神經功能惡化CISS分型特點及危險因素分析
周立峰++李群偉++王華強++楊凱
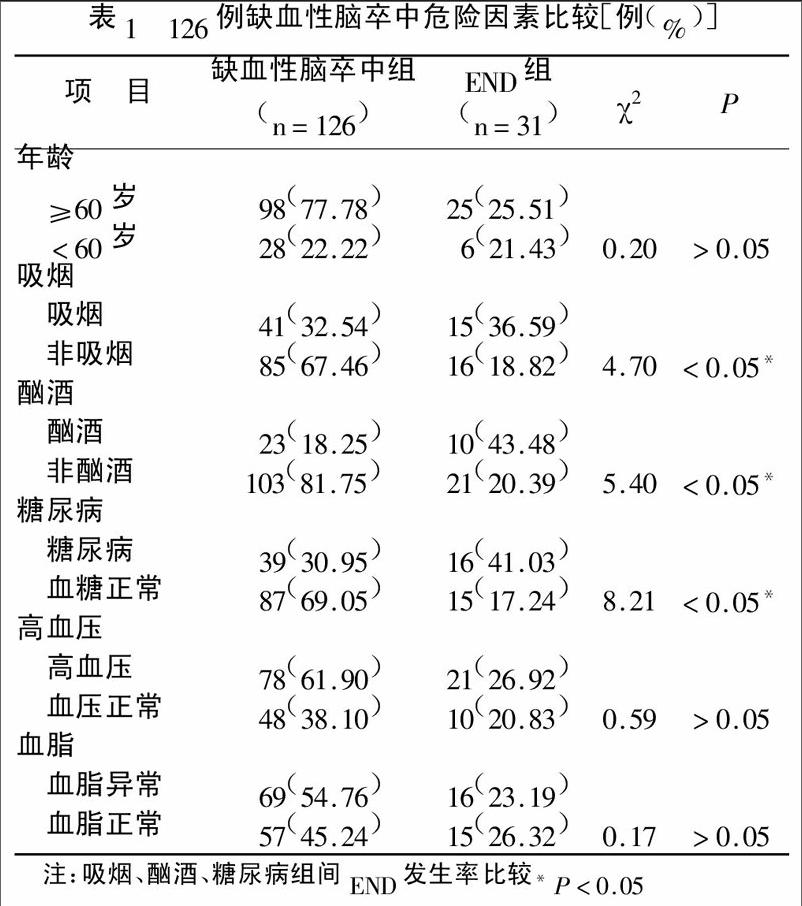
[摘要]目的探討缺血性腦卒中早期神經功能惡化(early neurological deterioration,END)cIss病因學分型構成特點及危險因素分析。方法回顧本院近兩年缺血性腦卒中病例資料,進行CISS分型構成統計,并對缺血性腦卒中常見危險因素(年齡、吸煙、酗酒、高血壓、糖尿病、血脂異常)進行統計,對不同病因分型及不同危險因素進行END發生率比較分析。結果126例缺血性腦卒中患者中大動脈粥樣硬化性(LAA)62例(49.21%)、心源性腦卒中(CS)19例(15.08%)、穿支動脈疾病(PAD)31例(24.60%)、其他病因(0E)3例(2.38%)和病因不明(UE)11例(8.73%),其中END31例,發生率為24.60%。IAA組END21例,發生率為33.87%,非LAA組END10例,發生率為15.63%,差異有統計學意義(p<0.05 J。吸煙、酗酒、糖尿病組間END發生率比較,差異有統計學意義(P<0.05);而高齡、高血壓、血臘異常雖然暴露率較高,分別是77.78%、61.90%~54.76%,提示是缺血性腦卒中的高危因素,但組間END發生率比較無統計學意義(P>0.05)。結論缺血性腦卒中不同的病因學分型及危險因素END的發生率不同,因此早期進行危險因素評估及病因學分型,采取個體化治療,對降低早期神經功能惡化發生率和腦卒中二級預防具有重要的意義。
[關鍵詞]缺血性腦卒中;早期神經功能惡化;中國缺血性卒中亞型分型;危險因素
中圖分類號:R743.3 文獻標識碼:A
文章編號:1009.816x(2015)03.0207.03
缺血性腦卒中早期神經功能惡化(early neurolgi-cal deterioration,END)是指腦卒中發生后神經功能缺損癥狀體征在48~72h內逐漸進展或呈階梯式加重。END常導致明顯的神經功能缺損和殘疾,嚴重影響患者的預后,近年也逐漸成為神經內科醫患糾紛的高危因素。因此,臨床上若能在病程早期提前預測腦卒中可能進展的風險,積極盡早地采取措施進行干預,以降低END發生率及改善缺血性腦卒中患者預后。中國缺血性卒中亞型(CISS)分型以TOAST病因分型為基礎,把缺血性腦卒中分為大動脈粥樣硬化(LAA)、心源性腦卒中(CS)、穿支動脈疾病(PAD)、其他原因(OE)、不確定病因(UE)等5個亞型。為此本文回顧了本院近1年相關病例資料,旨在通過缺血性腦卒中CISS分型來分析END病因學分型構成特點,并探討END發生可能的相關危險因素,為缺血性腦卒中患者臨床診治提供參考依據。
1 資料與方法
1.1 一般資料:選擇2012年4月至2014年3月入住本院神經內科的缺血性腦卒中患者126例,均為發病6~24h內入院,符合1995年全國第4屆腦血管病學術會議修訂的缺血性腦血管病診斷標準。END的診斷標準:神經系統缺損癥狀和體征在入院48~ 72h內呈階梯式加重或逐漸進展,美國國立衛生研究院腦卒中量表(NIHSS)評分減少≥3分。排除標準:①此次缺血性腦卒中發病前已存在殘疾(改良的Rankin量表(mRS)評分>2分);②入院時NIHSS評分≥25分;③早期發現有嚴重合并癥,已經明確預知患者預后不良,如感染、血液系統疾病、肝硬化、腎功能衰竭、慢性阻塞性肺疾病、心功能Ⅲ~Ⅳ級及惡性腫瘤等;④未能完善顱內外影像及血管評估:彩超檢查(心臟、主動脈弓、頸動脈、椎動脈及鎖骨下動脈)、TCD、影像學檢查(CT、MRI、腦血管造影、CTA及MRA)。
1.2 資料收集:①所有患者入院第1、2、3天均進行神經功能缺損NIHSS評分;②頭顱影像學(頭顱CT/MRI、MRA;頭頸CTA)及頸、胸部血管超聲檢查,心臟超聲檢查,ECG及Holter;③實驗室檢查:血常規、肝腎功能、凝血功能、空腹血糖、同型半胱氨酸、血脂及糖化血紅蛋白等;④檢測血壓、體溫;⑤記錄一般資料(性別、年齡)、既往史(高血壓史、糖尿病史、心房顫動、心瓣膜病等)、個人史(吸煙史、嗜酒史)等。
1.3 質量控制方法:①根據中國缺血性腦卒中亞型(CISS)分型標準,首先對參加研究人員進行統一培訓,以保證收集的資料及腦卒中分型的準確性;②嚴格按照納入及排除標準收集患者資料;③對于分型過程中遇到的問題采取集中討論的方式解決,以只對本次腦卒中病因負責為原則;④所有患者均由兩位神經內科醫師共同決定CISS分型。
1.4 統計學處理:采用SPSS17.0版軟件對結果進行統計學分析,計量資料以( +s)表示,組間比較采用t檢驗;計數資料組間比較采用X2檢驗,P<0.05差異有統計學意義。
2 結果
2.1 126例缺血性腦卒中CISS分型及END發生率比較:126例缺血性腦卒中患者中大動脈粥樣硬化性(IAA)62例(49.21%)、心源性腦卒中(CS)19例(15.08%)、穿支動脈疾病(PAD)31例(24.60%)、其他病因(0E)3例(2.38%)和病因不明(UE)11例(8.73%),其中END31例,發生率為24.60%。IAA組END 21例,發生率為33.87%,非IAA組END10例,發生率為15.63%,兩組END發生率差異有統計學意義(P<0.05)。
2.2 缺血性腦卒中危險因素分析及END發生率比較:126例缺血性腦卒中患者按年齡、吸煙、酗酒、糖尿病、高血壓及血脂異常(酗酒定義為目前仍在飲酒,酒精量50g/d,持續5年以上;吸煙定義為目前仍在吸煙,10支/d,持續5年以上)進行分組,并對組間END發生率進行分析。其中吸煙、酗酒、糖尿病組間END發生率比較,差異有統計學意義(p<0.05);而高齡、高血壓及血脂異常雖然暴露率較高,分別是77.78%、61.90%、54.76%,提示是缺血性腦卒中的高危因素,但組間END發生率差異無統計學意義(P>0.05),見表1。
3 討論
END一旦發生,往往提示腦卒中的進展,并導致患者近期和遠期預后不良。神經功能缺損的癥狀迅速加重極易引起患者不良情緒,并可能引發對醫院診療措施的不滿,是神經內科醫患糾紛的高危因素。因此臨床上尤其要重視END的發生,并及時給予前期評估及積極的干預措施,盡可能阻止缺血性腦卒中的進一步發展。
本文資料提示,大動脈粥樣硬化型的患者占缺血性腦卒中患者的49.21%,其早期神經功能惡化率達33.87%高于非大動脈粥樣硬化型END發生率。顱內外大動脈粥樣硬化所致缺血性腦卒中的潛在發病機制主要與載體動脈(斑塊或血栓)阻塞穿支、動脈動脈栓塞、低灌注/栓子清除下降等原因有關,前者治療上首先考慮強化的抗血小板聚集、強化降脂、穩定易損斑塊等治療;如考慮發病機制是由于低灌注/栓子清除能力下降導致腦卒中的患者,除常規治療外還應積極改善灌注,并合理控制血壓。因此缺血性腦卒中早期進行血管評估及病因學分型,對降低早期神經功能惡化發生率和腦卒中二級預防具有重要的意義。
本文研究資料提示,吸煙、酗酒及糖尿病與缺血性腦卒中早期神經功能惡化密切相關。臨床研究證實高血糖與缺血性腦卒中的預后不良有關,卒中后24h內持續高血糖(血糖水平>ll.lmmol/L)能夠導致梗死體積增加,且預后不佳。其原因可能與高血糖可通過加重缺血區無氧糖酵解,加重乳酸堆積,使局部腦組織缺血、壞死,破壞血腦屏障有關,此外,高血糖誘導紅細胞衰老、淤積,使血黏度增高,影響了側支循環,擴大腦梗死面積和加劇腦水腫。吸煙是動脈硬化的重要誘因,血液中過量的一氧化碳可引起血管壁缺氧和血管內膜增生,長期吸煙嚴重損傷血管內皮,導致內皮依賴性血管舒張反應降低,易引起血管痙攣、血栓形成。而長期的酗酒可使血液中長期乙醇含量過高,直接損害血小板功能及紅細胞彈性,從而減少腦血流量灌注。這些因素均可導致腦卒中缺血區側枝循環不良及腦微循環障礙,可能與缺血性腦卒中早期神經功能惡化有關。
導致缺血性腦卒中早期神經功能惡化的發病機制可能是多樣的,因此,根據不同的病因分型及不同的危險因素,采取個體化治療,將有利于降低END的發生,并改善缺血性腦卒中的預后。本文樣本數量及觀察指標有限,結果可信度的提高還需要進一步擴大樣本數量。endprint

