川北地區老年骨質疏松性骨折臨床分析
王南飛,陳路
(1.南部縣人民醫院骨科,四川 南部 637300;2. 川北醫學院附屬醫院骨科,四川 南充 637000)
?
川北地區老年骨質疏松性骨折臨床分析
王南飛1,陳路2
(1.南部縣人民醫院骨科,四川 南部637300;2. 川北醫學院附屬醫院骨科,四川 南充637000)
【摘要】目的:分析川北地區老年骨質疏松性骨折的危險因素。方法:收集本院從2012年1月至2013年12月我院收治的老年骨質疏松性骨折患者126例,對臨床資料進行分析,并對患者進行問卷調查。結果:骨折部位以前臂遠端骨折最多,占35.7%,跌倒和交通意外是主要致病原因。影響因素中,體質指數、既往骨折史、煙酒嗜好、飲食與鍛煉等與骨質疏松性骨折的發生有關。結論:骨質疏松性骨折的影響因素是多方面的,女性、體質指數偏低、吸煙、缺乏鍛煉、有既往骨折史的老年患者較容易發生骨質疏松骨折。
【關鍵詞】骨質疏松;骨折;老年;危險因素
骨質疏松癥(osteoporosis,OP)是以全身骨量減少,骨組織顯微結構破壞,骨密度降低為特征,導致骨脆性增加及骨折危險性增加的一種全身性代謝性骨病。隨著全球人口老齡化的到來,骨質疏松癥的發病率不斷升高,其發病率已躍居世界各種常見疾病的第7 位[1]。骨質疏松性骨折(Osteoporotic fracture,OPF)又稱為脆性骨折,有文獻[2]報道,我國50 歲以上人群總骨折患病率為26.6%,其中男性占24.6%,女性占28.5%,患者中近1/3是因骨質疏松而導致骨折。老年人骨質疏松骨折具有"四高一低"的特點,即高發病率、高死亡率、高致殘率、高費用和低生活質量,給患者家庭和社會帶來巨大的經濟壓力[3]。
骨質疏松性骨折的發生受到多方面因素的影響,如年齡、吸煙、飲酒、飲食、運動、日照等,并且存在顯著的地域差異和種族差異[4]。本文對2012年1月至2013年12月我院收治的126例老年骨質疏松性骨折患者的臨床資料進行了調查統計,分析川北地區骨質疏松性骨折的相關危險因素,為臨床防治骨質疏松性骨折提供依據。
1材料與方法
1.1 一般資料
研究對象為2012 年1 月至2013 年12 月我院收治的老年骨質疏松性骨折患者126例。病例選擇標準:(1)患者年齡50歲以上;(2)均經骨密度檢查,按照WHO 推薦的診斷標準:以同性別同部位峰值骨密度(BMD),T值評分低于骨峰值的2.5個標準差(T≤2.5)確診為骨質疏松;(3)X線確診為骨折;(4)排除嚴重暴力損傷性骨折,合并有糖尿病、慢性腎病、惡性腫瘤及長期服用激素類藥物史。患者年齡52~89歲,平均年齡74.2歲,其中男性48例,女性78例。
1.2 研究方法
對所有患者的基本資料和臨床治療情況進行詳細記錄,包括患者年齡、性別、骨折部位、受傷原因等,同時對所有患者進行問卷調查。調查問卷是在查閱大量骨質疏松相關文獻的基礎上自行設計并通過小樣本預調查,對其內容效度和內部一致性進行驗證。調查問卷主要條目包括:(1)患者基本信息,包括年齡、性別、是否有煙酒不良嗜好、女性患者的絕經情況等;(2)測量身高、體重并計算平均體質指數;(3)鍛煉和飲食習慣,包括過去的跌倒次數、勞動強度、鍛煉強度等;(4)家族骨折病史。調查員經統一培訓,在調查過程中患者須按照填表說明的要求進行填報,問卷現場回收并復核合格。
1.3 統計學分析

2結果
2.1 性別和年齡對骨質疏松性骨折發病的影響
性別和年齡對骨質疏松性骨折發病的影響見表1。各年齡組患者中,女性患者均明顯多于男性患者,女性患者共78例,占總人數61.9%,與骨質疏松癥老年女性高發的特點吻合。隨著年齡增長,骨質疏松性骨折發病人數明顯增加,70歲以上患者共85例,占總人數67.5%。

表1 126例OPF性別和年齡分布[n(%)]
2.2 骨折部位
本次研究結果顯示,在OPF好發部位中,前臂遠端骨折例數最多,達45例,占35.7%;股骨頸骨折共計30例,占23.8%。肱骨上端骨折最少,僅5例,見表2。
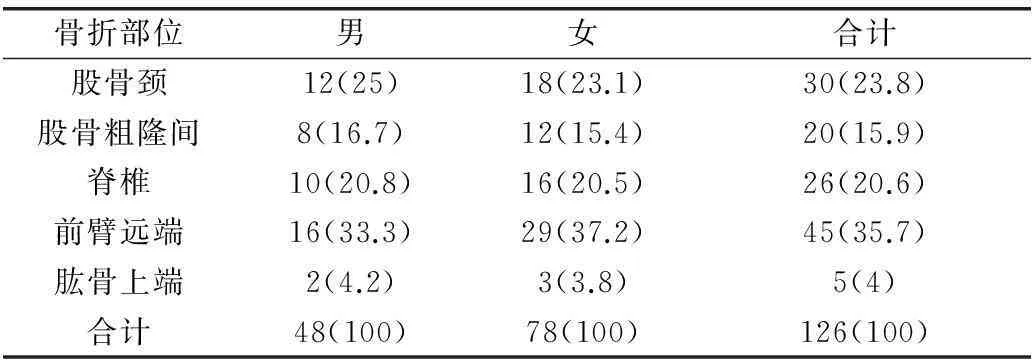
表2 126例OP骨折患者的骨折部位統計表[n(%)]
2.3 OPF病因分析
本次研究顯示,跌倒和交通意外是引起OPF的主要原因,共有112例患者因各種原因導致的跌倒(包括滑倒、上下樓梯跌倒、絆倒等)及交通意外(包括交通意外引起的跌倒和直接碰撞,未包括嚴重交通意外)引起,占總例數的88.9%。其他原因包括提重物導致脊椎壓縮性骨折8例(6.3%)、無明顯誘因或常規體檢中X線檢查發現骨折6例(4.8%)。
2.4 OPF影響因素單因素分析
OPF影響因素單因素分析見表3。
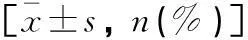
表3 OPF影響因素單因素分析
3討論
影響骨質疏松性骨折的多種危險因素可分為不可控因素和可控因素兩大方面。不可控因素包括年齡、性別、既往骨折史、家族骨折史等,可控因素包括體質指數(body mass index, BMI)、生活習慣、飲食習慣、鍛煉等[5]。
3.1 不可控因素
3.1.1年齡人體骨骼在年輕時隨著年齡的增長,骨量隨之增加,在30歲左右到達峰值,隨后開始逐年減少。有文獻報道[6],女性的骨密度(bone mineral density, BMD)在45~50歲開始出現少量丟失,50歲以后進入快速丟失期,持續20年左右;男性從50歲開始出現輕微下降,到60歲以后即進入快速丟失期。相同骨密度T值的患者,其年齡越大,骨折發生的風險就越高[7]。此外,老年人活動能力、平衡能力、視力、聽力等較年輕人下降明顯,受傷幾率大增,也是導致骨折的高危因素。本次研究中,70歲以上患者共85例,占總人數的67.5%,提示70歲以上人群應是預防骨質疏松性骨折的重點關注人群。而85歲以上人群骨質疏松性骨折發病率有明顯降低,應該與85歲以上老人活動度顯著下降有關。
3.1.2性別骨質疏松癥具有明顯的性別傾向,女性多發。根據骨量丟失的方式不同, 原發性骨質疏松癥分為絕經后型(I型) 和老年型(Ⅱ型)。寇利瓊[8]研究顯示,骨密度與閉經年齡呈明顯相關。文獻報道,女性在絕經后的3~15 年,骨量丟失迅速增加,接近至每年2%~3%,到70歲時,女性骨量丟失的比例下降至每年0.5%~1%[9]。雌激素在絕經后骨質疏松的發生中起到了關鍵性因素。雌激素可作用于類成骨細胞中的雌激素受體,起到抑制骨吸收及降低骨轉換的作用,對骨有保護作用。而女性雌激素水平在圍絕經期開始下降,在絕經后雌激素進一步下降,使破骨細胞活躍性增加,骨形成與骨吸收均增加,骨吸收大于骨形成,骨質快速丟失,發生骨質疏松的危險性增大[10]。
3.1.3既往骨折史及家族骨折史大量臨床資料顯示,骨質疏松性骨折患者愈合緩慢,如果處理不當很容易引起再次骨折。馬亮[11]對比分析了17例初次骨折患者和18例再次骨折患者后認為,年齡較大的女性患者容易發生二次骨折現象;患者的年齡越大越容易出現二次骨折現象;患者躺臥與站立活動時間轉換較長, 容易發生二次骨折現象;如初次骨折發生部位為股骨部位或是椎體骨部位, 那么患者發生二次骨折可能性也較高。本次研究中,共有27名患者有既往骨折史,女性患者再骨折發生率略高于男性患者。本次研究未發現家族骨折史與骨質疏松性骨折之間的直接關聯。不過,曾有報道指出,有家族髖部骨折史的患者發生骨質疏松性骨折的危險性是沒有家族髖部骨折史的患者的1.54 倍[12]。
3.2 可控因素
3.2.1跌倒和交通意外據報道[13]稱,65 歲以上人群中的30%和80歲以上人群中的50%每年至少摔倒1 次,其中5%~10%的摔倒可導致骨折。無論男女,肢體骨折危險性與跌倒的發生率有明顯關系[14]。本次研究中,88.9%的患者因跌倒或交通意外導致骨折,骨折部位以前臂遠端最多,其次為股骨頸,二者均與跌倒關系密切。跌倒方式包括家中滑倒、爬樓梯跌倒、外出絆倒、交通意外等,提示應加強針對老年人的安全防護指導,注意消除老年人常去環境的安全隱患。例如保持室內光線充足、地板平坦、廁所等區域采取防滑措施等。老年人外出及活動時也應注意量力而行,上下樓梯及交通工具應扶扶手,必要時輔以拐杖等。
3.2.2體質指數目前體質指數BMI被認為是影響骨質疏松的重要指標之一。有文獻[15]報道,體質指數與髖骨骨折的發生呈非線性的關系。BMI 值為20 kg/m2的人群發生髖骨骨折的概率是BMI值為25 kg/m2人群的近兩倍。本次研究中,男性患者平均BMI為(20.1±3.7)kg/m2,女性患者為(22.1±3.5)kg/m2,均為正常偏低水平。有學者認為,高BMI的個體由于其骨的負重相對較大,骨骼"長期鍛煉",因而其骨密度較高,不宜發生骨質疏松[16]。
3.2.3生活習慣吸煙、飲酒等不良生活習慣可以增加骨質疏松性骨折的風險。Kanis等[17]做的Meta分析顯示:在相同骨密度值的情況下,相對于不吸煙的人群,吸煙人群發生骨質疏松性骨折的風險偏高。飲酒與骨質疏松性骨折風險的關系與飲酒量有關,每日飲酒量超過20 mL,會導致骨質疏松性骨折和髖骨骨折危險性增加[18]。在本次研究中,75%的男性患者均有吸煙嗜好,其中14人每日吸煙量在20支以上。雷光華等[19]研究發現煙草中的尼古丁和煙焦油等有害物質成分,不僅可影響機體的內分泌調節及骨骼的血液供應,抑制骨生成使骨形成與骨吸收失偶聯而導致骨丟失,而且還可使骨骼對鈣的吸收下降,從而誘發或加重骨質疏松。
3.2.4其他因素本次調查發現,126例骨質疏松性骨折患者中,僅有23人有鍛煉和運動的習慣,19人長期飲用牛奶。飲用奶制品是防止骨質疏松性骨折的重要因素, 牛奶是含鈣豐富的食物,500 mL牛奶中約有500~600 mg的鈣。每天早晚各飲用250 mL牛奶,對防治骨質疏松非常有利。適宜的戶外運動或直接接觸陽光,也可以增加骨質密度,延緩因年齡增長而丟失骨量的過程,從而保持骨的正常狀態[20]。不過,過度的活動反而會增加骨折風險,因此老年人從事體育鍛煉和戶外活動需量力而行。
綜上,川北地區老年骨質疏松性骨折與多種因素有關,其中主要危險因素包括年齡、體質指數、生活習慣等。不過本研究由于樣本量較小,尚不能全面反應骨質疏松性骨折的流行病學特征。
參考文獻
[1]戴春如,張麗,廖二元.骨質疏松的診治進展[J].中國醫刊,2008,43(4) : 4-6.
[2]Edwards MH,Dennison EM,Cooper C. Can fracture risk be predicted in the elderly[J].Aging Health,2013,9(2):131-133.
[3]何渝煦,魏慶中,熊啟良,等. 骨質疏松性骨折與骨密度關系的研究進展[J].中國骨質疏松雜志,2014,20(2):219-224.
[4]Borrelli J. Taking control: the osteoporosis epidemic[J].Injury,2012,43 (8): 1235-1236.
[5]申浩,謝雁鳴. 骨質疏松性骨折的危險因素及中醫證候要素風險評估研究現狀[J]. 中國骨傷,2014,27(3):261-265.
[7]吳立兵,劉剛,李伏燕,等.鄂西北正常人骨密度調查分析[J].中國骨質疏松雜志,2009,15(6): 432-4341.
[8]寇利瓊.老年女性骨質疏松相關危險因素分析[J]. 華西醫學,2014,29(8):1457-1460.
[9]Cooper C,Melton LJ. Epidemiology of osteoporosis[J]. Trends Endocrinol Metab,1992,3(6):224-229.
[10]劉忠厚.骨質疏松學[M].北京:科技出版社,1998:202.
[11]馬亮. 骨質疏松骨折后再骨折風險因素的臨床分析[J].中國醫藥指南,2013,11(32):445-446.
[12]Kanis JA,Johansson H,Oden A,etal. A family history of fracture and fracture risk:a meta analysis[J]. Bone,2004,35(5):1029-1037.
[13]戚少華. 骨質疏松性骨折的臨床特點及康復對策[J]. 中國康復醫學雜志,2004,19( 12) : 920-922.
[14]Kanis JA,Borgstrom F,DeLaet C,etal. Assessment of fracture risk [J]. Osteoporos Int,2005,16(5) : 581-589.
[15]De Laet C,Kanis JA,Odén A,etal. Body mass index as a predictor of fracture risk:a meta analysis[J].Osteoporos Int,2005,16(11):1330-1338.
[16]Ravn P, Cizza G, Bjarnason NH,etal. Low body mass index is an important risk factor for low bone mass and increased bone loss in early postmenopausal women[J]. J Bone Mineral Res, 1999, 14(9):1622-1627.
[17]Kanis JA,Johnell O,Odén A,etal. Smoking and fracture risk:a meta-analysis[J].Osteoporos Int,2005,16(2):155-162.
[18]Kanis JA,Johansson H,Johnell O,etal. Alcohol intake as a risk factor for fracture[J].Osteoporos Int,2005,16(7):737-742.
[19]雷光華,李康華,李晶,等.被動吸煙對大鼠骨代謝和血漿TNF水平的影響[J]. 中國骨質疏松雜志,2005,11(3):314-316.
[20]鄭波. 石河子地區老年女性骨質疏松性骨折影響因素的調查分析[J]. 科技信息,2014,(5):276-277.
(學術編輯:李偉)
本刊網址:http://www.nsmc.edu.cn
作者投稿系統:http://noth.cbpt.cnki.net
郵箱:xuebao@nsmc.edu.cn

網絡出版時間:2015-12-2116∶40網絡出版地址:http://www.cnki.net/kcms/detail/51.1254.R.20151221.1640.068.html
Clinical analysis on the risk factors of osteoporotic fracture in the elderly patients in north region of Sichuan province
WANG Nan-fei1, CHEN Lu2
(1.DepartmentofOrthopaedics,NanbuCountryPeople’sHospital,Nanbu637300;2.DepartmentofOrthopaedics,AffiliatedHospitalofNorthSichuanMedicalCollege,Nanchong637000,Sichuan,China)
【Abstract】Objective:To analyze the risk factors of osteoporotic fracture in the elderly patients in north Sichuan region.Methods:The clinical data of 126 elderly patients of osteoporotic fracture from Jan.2012 to Dec. 2013 were collected and analyzed. Patients were investigated through standard questionnaire survey.Results:Distal forearm was the most common site of osteoporotic fracture. Falls and traffic accidents were the most common nosogeny. Body mass index, the fracture history, smoking and drinking, food and practicing were the main risk factors of osteoporotic fracture.Conclusion:The risk factors of osteoporotic fracture are multilateral. The elderly patients who are female, with low body mass index, smoking, lack of practices, or have the fracture history are more likely to suffer osteoporotic fracture.
【Key words】Osteoporosis; Fracture; Elderly people; Risk factor
通訊作者:李洪艷,E-mail:790328700@qq.com。
作者簡介:張英(1982-),女,重慶萬州人,主管護師,主要從事肝膽疾病護理方面的工作與研究。
收稿日期:
基金項目:重慶市衛生局科研基金項目(20141203163)2015-03-18
doi:10.3969/j.issn.1005-3697.2015.06.34
【中圖分類號】
【文章編號】1005-3697(2015)06-0864-04R681.4
【文獻標志碼】A

