結直腸癌患者術后切口病原菌感染情況及其相關因素分析
曹健 段桂俠
【摘要】? 目的? ? 分析結直腸癌患者術后切口病原菌感染情況及其相關因素。方法? ? 回顧性選取300例2017年1月—2021年1月撫順經濟開發區高灣醫院收治的結直腸癌患者,根據術后是否出現切口感染分為感染組30例、未感染組270例。統計術后切口感染者病原菌分布,收集2組臨床資料,以多因素Logistic回歸分析法分析結直腸癌患者術后切口感染的危險因素。結果? ? 30例出現術后切口感染者共培養出病原菌45株,其中革蘭陽性菌占比為31.11%,革蘭陰性菌占比為68.89%。感染組年齡≥60歲、BMI≥24 kg/m2、手術類型為開腹、合并糖尿病、臨床分期為Ⅲ~Ⅳ期、手術時間≥3 h者占比分別為73.33%,66.67%,46.67%,53.33%,66.67%,83.33%,高于未感染組的29.26%,41.48%,24.07%,14.44%,46.30%,24.81%(P<0.05)。多因素Logistic分析結果顯示,年齡≥60歲、BMI≥24 kg/m2、手術類型為開腹、合并糖尿病、臨床分期為Ⅲ~Ⅳ期、手術時間≥3 h為結直腸癌患者術后切口感染的獨立危險因素(P<0.05)。結論? ? 結直腸癌患者術后切口感染病原菌以革蘭陰性菌為主,且年齡≥60歲、BMI≥24 kg/m2、手術類型為開腹、合并糖尿病、臨床分期為Ⅲ~Ⅳ期、手術時間≥3 h為切口感染的獨立危險因素,臨床應密切監測以上指標并及時予以針對性干預措施,以降低其發生率。
【關鍵詞】? 結直腸癌;切口感染;病原菌;危險因素
中圖分類號:R735.3+5? ? ? ? 文獻標識碼:A
文章編號:1672-1721(2023)02-0043-03
DOI:10.19435/j.1672-1721.2023.02.014
結直腸癌為臨床常見消化系統惡性腫瘤,位居胃腸道腫瘤第二位,主要發病于結、直腸及肛管黏膜上皮細胞,大多早期無明顯癥狀,但其可經淋巴、血液流通等方式進行轉移擴散,預后較差。結直腸癌根治術為臨床首選療法,但操作復雜,加之結直腸部位存在較多細菌,容易發生術后切口感染,進而延緩傷口愈合或不愈合,加重患者痛苦,嚴重影響后續治療與生活質量;還會延長住院時間,加重患者經濟負擔,不利于其術后恢復,甚至威脅患者生命安全。現有研究[1]多集中于結直腸癌根治術的治療效果分析,對于術后切口感染的因素尚無統一結論。本文以300例結直腸癌患者為研究對象進行回顧性分析,旨在進一步探討結直腸癌患者術后切口病原菌感染情況及其相關影響因素,報道如下。
1? ? 資料與方法
1.1? ? 一般資料? ? 回顧性選取300例2017年1月—2021年1月撫順經濟開發區高灣醫院收治的結直腸癌患者為研究對象,均符合《中國常見惡性腫瘤診治規范》[2]中結直腸癌診斷標準。
納入標準:行根治手術治療,且經病理檢查確診者;原發性腫瘤;臨床資料完整;無血液、免疫系統疾病或代謝紊亂。
排除標準:嚴重器質性病變;入院時已出現相關感染或伴有感染性疾病;存在手術區域污染;腫瘤遠處轉移或伴其他部位腫瘤;術后出現腸梗阻或腸瘺等嚴重并發癥。
根據《醫院感染診斷標準(試行)》[3]判定患者術后是否出現切口感染,將其分為感染組(30例)、未感染組(270例)。
1.2? ? 研究方法? ? 以肉湯拭子采集術后淺部切口部位處膿性分泌物,以無菌注射器抽吸術后深部切口膿性分泌物,參照《全國臨床檢驗操作規程》[4]行病原菌培養、鑒定,以全自動微生物質譜檢測系統對病原菌進行鑒定,質控菌株由衛生部藥品生物制品檢定所提供。收集2組臨床資料,包括年齡、性別、體質量指數(BMI)、手術類型(開腹手術、腹腔鏡手術)、是否合并糖尿病、是否合并高血壓、臨床分期、手術時間等;將有統計學意義的因素納入多因素分析,以多因素Logistic回歸分析法分析結直腸癌患者術后切口感染的危險因素。
1.3? ? 統計學方法? ? 采用SPSS 21.0統計學軟件進行數據處理,計數資料以百分比表示,行χ2檢驗,回歸分析采用Logistic回歸分析法,P<0.05為差異有統計學意義。
2? ? 結果
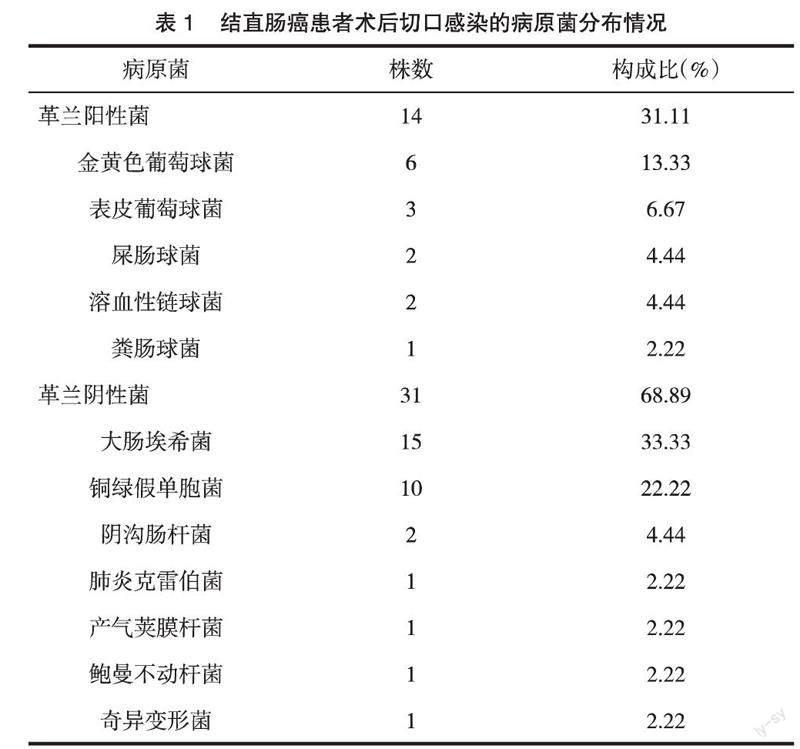
2.1? ? 結直腸癌患者術后切口感染的病原菌分布? ? 30例出現術后切口感染者共培養出病原菌45株,其中革蘭陽性菌占比為31.11%,革蘭陰性菌占比為68.89%,見表1。
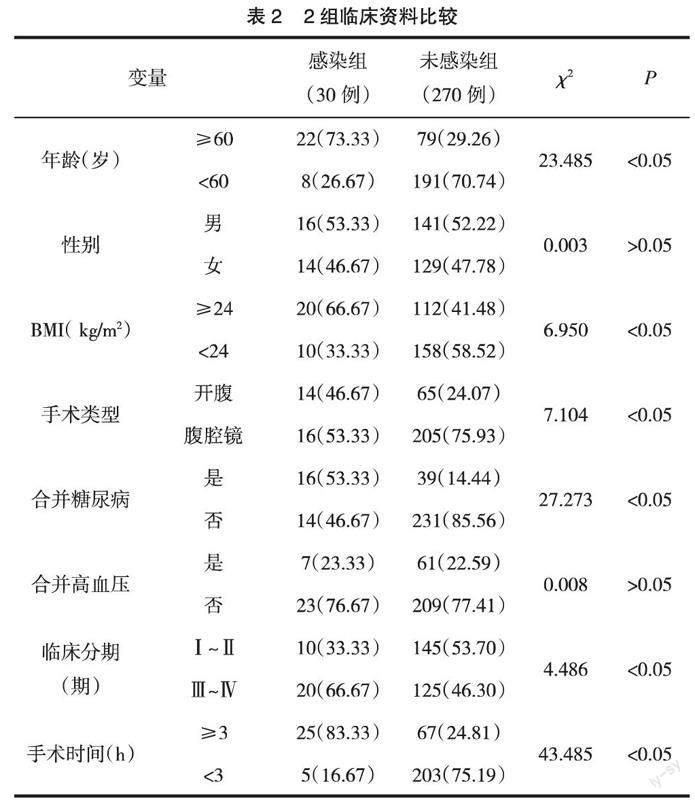
2.2? ? 2組臨床資料比較? ? 感染組年齡≥60歲、BMI≥24 kg/m2、手術類型為開腹、合并糖尿病、臨床分期為Ⅲ~Ⅳ期、手術時間≥3 h者占比分別為73.33%,66.67%,46.67%,53.33%,66.67%,83.33%,高于未感染組的29.26%,41.48%,24.07%,14.44%,46.30%,24.81%(P<0.05),見表2。
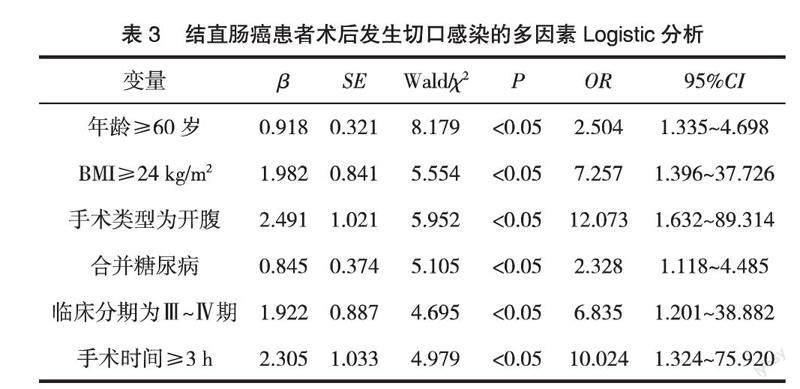
2.3? ? 結直腸癌患者術后發生切口感染的多因素Logistic分析? ? 多因素Logistic分析結果顯示,年齡≥60歲、BMI≥24 kg/m2、手術類型為開腹、合并糖尿病、臨床分期為Ⅲ~Ⅳ期、手術時間≥3 h為結直腸癌患者術后切口感染的獨立危險因素(P<0.05),見表3。
3? ? 討論
近年來,隨著人們生活水平的提高、飲食結構的改變等,結直腸癌發病率呈顯著遞增趨勢,且其臨床病死率較高。現階段,臨床多以根治手術切除病灶以治療結直腸癌,但術中腸內容物外溢、術后糞便等排泄物流出等均可能引起手術切口感染,且國內外研究[5-7]發現引起結直腸癌患者術后切口感染的因素較多,包括開腹手術時間、自身體質、切口長度等。患者一旦出現切口感染可出現疼痛、紅腫、體溫升高、皮膚潰爛等癥狀,嚴重者需行二次手術,甚至危及生命安全。本研究結果顯示,結直腸癌患者術后切口感染率達10.00%,其中,革蘭陽性菌占比較高,與牟丹輝等[8]研究結論相似,進一步說明結直腸癌患者術后發生切口感染情況仍較為嚴重,臨床應重點分析結直腸癌患者術后發生切口感染的相關因素。
本研究多因素Logistic分析結果顯示,年齡≥60歲、BMI≥24 kg/m2、手術類型為開腹、合并糖尿病、臨床分期為Ⅲ~Ⅳ期、手術時間≥3 h為結直腸癌患者術后切口感染的獨立危險因素(P<0.05)。分析原因可能為:高齡患者年齡越大,其機體代謝能力及器官功能越低,無法代償腫瘤、手術等應激,導致術后切口感染風險增加。BMI越高,則患者脂肪越厚,使得術后切口容易出現液化、壞死,加之愈合速度降低,可為病原菌提供較好的生存、繁殖環境而誘發切口感染;同時,肥胖患者白細胞吞噬、殺菌、中和化學毒素等的能力低下,白細胞向炎癥部位趨向運動減慢,嚴重抑制了機體免疫細胞功能,可加大病原菌入侵風險而增加術后切口感染發生率[9]。相較于腹腔鏡手術,手術類型為開腹者的切口較大,容易延長手術時間,增加切口感染的機會而影響術后愈合。合并糖尿病患者由于長期高血糖狀態的存在,其免疫應答功能相對較低,加之手術創傷加劇了機體內糖代謝紊亂,可致炎性細胞移向切口處而使機體免疫力下降,進而誘發術后切口感染;同時,病原菌在機體高血糖狀態下的繁殖速度更快,更易誘發術后切口感染,且糖尿病患者多會出現周圍血管神經病變,血流較為緩慢,容易減少周圍組織供血、供氧,進而影響局部組織對感染的反應,使得結直腸癌術后患者切口感染情況較為嚴重[10- 11]。臨床分期為Ⅲ~Ⅳ期者的腫瘤細胞擴散范圍較廣,可損傷機體各器官、細胞等而降低機體抵抗力,導致術后切口感染風險大大增加[12]。因此,對于年齡較大、BMI較高、合并糖尿病或臨床分期為Ⅲ~Ⅳ期者應注意術前積極調整身體狀態,術后密切觀察各項指標變化并進行積極護理,同時指導患者改善自身生活習慣以及衛生情況;還應加強圍術期護理,術中應加強醫護配合,盡可能縮短手術時間,針對開腹手術或者手術時間較長者,應注意觀察生命體征變化,并及時予以針對性干預,以進一步降低術后切口感染發生率。
綜上所述,結直腸癌患者術后切口感染病原菌以革蘭陰性菌為主,且年齡≥60歲、BMI≥24 kg/m2、手術類型為開腹、合并糖尿病、臨床分期為Ⅲ~Ⅳ期、手術時間≥3 h均為其獨立危險因素,臨床應密切監測以上指標并及時予以針對性干預措施,以降低結直腸癌患者術后切口感染率。
參考文獻
[1]? ? 馬駿,張興,王園園,等.結直腸癌患者術后切口感染危險因素分析[J].中華腫瘤防治雜志,2020,27(5):382-385.
[2]? ? 中華人民共和國衛生部.中國常見惡性腫瘤診治規范[M].2版.北京:北京醫科大學、中國協和醫科大學聯合出版社,1991:16-21.
[3]? ? 中華人民共和國衛生部.醫院感染診斷標準(試行)[J].中華醫學雜志,2001,81(5):314-320.
[4]? ? 中華人民共和國衛生部醫政司.全國臨床檢驗操作規程[S].南京:東南大學出版社,1991:365-471.
[5]? ? WIERDAK M,PISARSKA-ADAMCZYK M,WYSOCKI M,et al.Prophylactic negative-pressure wound therapy after ileostomy reversal for the prevention of wound healing complications in colorectal cancer patients:a randomized controlled trial[J].Tech Coloproctol,2021,25(2):185-193.
[6]? ? 王玲琴,陳晶晶,黃崇杰,等.結直腸癌患者術后切口感染病原菌分布、藥敏性特征及多重耐藥菌感染的影響因素分析[J].中國衛生檢驗雜志,2020,30(17):2154-2157.
[7]? ? KAMBOJ M,CHILDERS T,SUGALSKI J,et al.Risk of surgical site infection(ssi)following colorectal resection is higher in patients with disseminated cancer:an nccn member cohort study[J].Infect Control Hosp Epidemiol,2018,39(5):555-562.
[8]? ? 牟丹輝,楊鵬,應振秀,等.結直腸癌根治術患者手術部位感染的影響因素及病原菌特點探討[J].中國消毒學雜志,2020,37(8):598-600.
[9]? ? 周思成,梁建偉,周海濤,等.高齡直腸癌患者腹會陰聯合切除術后會陰切口并發癥發生的相關危險因素[J].中華腫瘤雜志,2020,42(1):65-69.
[10]? ? CHIU C C,LIN W L,SHI H Y,et al.Comparison of oncologic outcomes in laparoscopic versus open surgery for non-metastatic colorectal cancer: personal experience in a single institution[J].J Clin Med,2019,8(6):875-886.
[11]? ? 孫遠南,范志坤,郭遠瑜,等.結直腸癌患者術后切口部位感染病原菌特點及術后感染影響因素分析[J].中華醫院感染學雜志,2018,28(24):3796-3799.
[12]? ? 林家威,徐勝,黃順榮,等.結直腸癌患者術后切口部位感染病原學特點及與細胞免疫因子的關系[J].中國臨床醫生雜志,2021,49(11):1350-1352.
(收稿日期:2022-10-06)

