肱骨近端骨折病人內固定術后螺釘穿出肱骨頭的危險因素研究
陸柏宇 林衡鋒

摘要:目的 分析肱骨近端骨折患者內固定后螺釘穿出肱骨頭的主要危險因素。方法 選取2018.01-2020.12于本院開展內固定手術的肱骨近端骨折總共80例患者進行研究,依據術后有無發生螺釘穿出肱骨頭分成發生組、未發生組,比較兩組資料差異,將有差異資料帶入Logistic回歸方程計算,分析術后螺釘穿出肱骨頭的主要危險因素。結果 80例患者中,術后12例發生螺釘穿出肱骨頭納入發生組,占15.00%;68例未發生螺釘穿出肱骨頭納入未發生組,占85.00%。兩組有無內側柱粉碎、Neer分型及復位程度存在顯著差異(P<0.05)。將有差異資料帶入Logistic回歸方程計算,發現Neer分型III或者IV型、內側柱粉碎以及復位程度差均是影響術后螺釘穿出肱骨頭的主要危險因素,OR值>1。結論 Neer分型高、復位程度差和內側柱粉碎是肱骨近端骨折患者術后出現螺釘穿出的主要危險因素。
關鍵詞:內固定手術;肱骨近端骨折;螺釘穿出;危險因素
【中圖分類號】R683 【文獻標識碼】A 【文章編號】1673-9026(2022)03--01
肱骨近端骨折于臨床較為常見,指的是包含肱骨外科頸在內和其以上部位的骨折,在伴隨骨質疏松老年人中較為多見,發生率僅位居股骨骨折、橈骨遠端骨折之后[1]。當前,臨床多通過內固定手術對骨折塊移位超過1cm或成角超過45°的肱骨近端移位骨折進行治療,但術后患者可能出現肱骨頭螺釘穿出、肱骨頭壞死、肱骨頭畸形愈合甚至不愈合等并發癥[2]。據有關資料顯示[3],肱骨近端骨折手術后,患者螺釘穿出肱骨的發生機率在10-30%,會對其術后療效和生命質量產生嚴重影響,增加其二次手術機率。因此,積極分析術后螺釘穿出的危險因素對防止并發癥發生有著重要意義。本文現對2018.01-2020.12于本院開展內固定手術的肱骨近端骨折總共80例患者進行研究,分析其術后螺釘穿出肱骨頭的主要危險因素,具體內容如下:
1? 資料和方法
1.1一般資料
選取2018.01-2020.12于本院開展內固定手術的肱骨近端骨折總共80例患者進行研究,其中男50例,女30例;年齡40-80歲,均值(60.48±5.62)歲;左側患肢48例,右側患肢32例;致傷原因:交通傷23例,跌倒致傷54例,其他原因致傷3例。納入標準:(1)均結合體征、臨床癥狀和影像學檢查確診是單側肱骨近端骨折。(2)年齡在40-80歲。(3)均在傷后2周開展切開復位鋼板內固定。(4)臨床資料完整。排除標準:(1)病理學或者開放性骨折者。(2)患肢伴其他骨折或存在關節炎、手術史者。(3)單側、結節性骨折者。
1.2方法
所有患者入院后完善有關檢查,將手術禁忌癥排除后由相同一組醫務人員開展切開復位鋼板內固定,麻醉后采用沙灘椅臥位,由胸大肌和三角肌的間隙入路,術中經縫線對肩袖肌止點進行牽拉,以間接復位大小結節,后采取克氏針開展臨時固定,術中盡可能控制對患者骨膜和軟組織的損傷。于C臂機的透視下,于患者肱骨頭的關節軟骨以下約5mm位置采取螺釘固定鎖定鋼板在骨折位置,伴骨質疏松和骨缺損患者,術中能經同種異體骨條開展植骨處理。除部分內側柱粉碎的患者之外,術中經內側柱的皮質支撐或螺釘植入以重建內側柱,對伴肩袖損傷者開展縫合。重度骨質疏松者術中很難獲取理想復位效果,和部分鋼板與解剖不匹配內側柱粉碎者,未開展內側柱重建,能采取關節置換處理粉碎內側柱。
患者的內側柱粉碎、骨密度、Neer分型經術前CT、X線、肱骨近端的骨干皮質厚度和術中透視片評定,同時記錄下術中有無植骨、螺釘數目,術后結合復位后頸干角評定患者損肩復位程度(127-145°為優,余下為差)。螺釘穿出評定標準:術后影像學檢查發現螺釘將肱骨頭的關節軟骨穿出同時部分至肩關節囊中即為發生螺釘穿出[4]。
1.3統計學處理
經SPSS22.0軟件對有關數據開展處理,分別用t和x2進行檢驗,(均數±標準差)代表計量資料,%代表計數資料,以P是否<0.05為判斷標準。選出有差異項目,檢驗標準為α=0.05,開展logistic回歸分析。
2 結果
2.1 80例患者術后螺釘穿出肱骨頭的發生情況
80例患者中,術后12例發生螺釘穿出肱骨頭納入發生組,占比15.00%(12/80);68例未發生螺釘穿出肱骨頭納入未發生組,占比85.00%(68/80)。
2.2 影響術后螺釘穿出肱骨頭的單因素分析
兩組在有無植骨、骨密度、螺釘數目方面無顯著差異(P>0.05);但在有無內側柱粉碎、Neer分型及復位程度方面存在顯著差異(P<0.05),詳見表1:
2.3 影響術后螺釘穿出肱骨頭的多因素分析
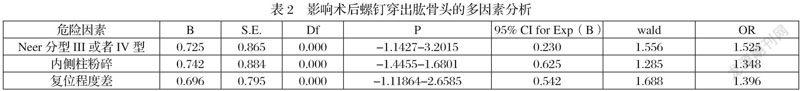
將上述有差異資料帶入Logistic回歸方程計算,發現Neer分型III或者IV型、內側柱粉碎以及復位程度差均是影響術后螺釘穿出肱骨頭的主要危險因素,OR值>1,詳見表2:
3 討論
肱骨近端骨折屬于臨床一類常見骨折,老年人群是疾病高發人群。經內固定手術能起到良好療效,但術后易出現螺釘穿出和股骨頭壞死等并發癥,降低患者術后療效及生活質量[5-6]。當前,臨床有關術后螺釘穿出的危險因素研究不多。本次研究顯示,肱骨近端骨折者于術后螺釘穿出的發生率是15.00%,這和黑金璇[7]研究中14.44%的結果基本一致。
本次研究分析術后螺釘穿出發生組、未發生組的資料差異后發現,兩組在有無內側柱粉碎、Neer分型及復位程度方面存在顯著差異(P<0.05),將上述有差異資料帶入Logistic回歸方程計算,發現Neer分型III或者IV型、內側柱粉碎以及復位程度差均是影響術后螺釘穿出肱骨頭的主要危險因素,OR值>1。由此得出以下結論:(1)Neer分型:Neer分型III或者IV型者,術后出現螺釘穿出的機率越高。(2)內側柱粉碎:內側柱粉碎者,術后出現螺釘穿出的機率越高。(3)復位程度:復位程度差者,術后易出現螺釘穿出。原因是Neer分型較高者、內側柱粉碎者開展復位處理時難度較高,復位效果受到影響,因此,術后易出現螺釘穿出等并發癥[8]。結合上述危險因素,筆者認為應采取下列措施:術前做好有關影像學檢查,術中合理選取適宜螺釘數目和深度,確保骨折位置的穩定性,提升復位程度,使內側柱支撐恢復,進而減少術后出現螺釘穿出的風險,提升患者療效和生活質量。
綜上所述,Neer分型高、復位程度差和內側柱粉碎的肱骨近端骨折患者于術后易出現螺釘穿出,需臨床采用一定措施以提升骨折穩定性,增加肱骨頭支撐力,進而減少螺釘穿出發生,提升手術療效。此外,本次研究依舊存在不足,如選取的樣本量不多,研究中未考慮到患者術后有無制動、有無開展抗骨質疏松有關治療等因素,還需未來進行大樣本、多中心研究以充分論證。
參考文獻:
[1]馬捷,湯洋,陸雄偉,等.解剖型鎖定鋼板治療肱骨近端骨折術后肩關節功能恢復及其影響因素分析[J].局解手術學雜志,2021,30(2):166-169.
[2]汪秋柯,張明,陳云豐.肱骨近端骨折鎖定鋼板內固定術后螺釘穿出的影響因素及處理研究進展[J].中華創傷骨科雜志,2017,19(7):641-644.
[3]張志海,孫思佳.老年肱骨近端骨折內固定術后螺釘穿出的影響因素分析[J].臨床研究,2021,29(5):94-95.
[4]陳冰,羅金金.肱骨近端鎖定鋼板治療肱骨近端骨折術后繼發性螺釘穿出[J].臨床骨科雜志,2021,24(3):412.
[5]吳加明,沈衛星,牛和明,等.肱骨近端骨折內固定術后螺釘穿出的處理和影響因素分析[J].現代儀器與醫療,2018,24(4):53-55.
[6]崔智勇,田耘,馮輝,等.Neer分型二、三部分肱骨近端骨折術后螺釘穿出的影響因素分析[J].中華創傷骨科雜志,2018,20(4):323-328.
[7]黑金璇.125例肱骨近端骨折病人內固定術后螺釘穿出肱骨頭的危險因素分析[J].蚌埠醫學院學報,2021,46(1):76-79.
[8]趙勇,喬躍躍,薛海鵬,等.解剖鎖定鋼板結合骨水泥髓內支撐技術治療老年肱骨近端骨折的初步療效分析[J].中華創傷骨科雜志,2021,23(11):999-1002.
3375501908251

